⊙ 항생제
장기간의 약물 투여가 필요한 경우에는 미리 혈청 크레아티닌을 확인하도록 한다. 항균제, 항진균제, 항바이러스제, 항결핵제의 신독성은 발진, 소변내 백혈구 증가, 크레아티닌 상승을 동반한 급성 간질성 신염(acute interstitial nephritis)으로 나타나는 경우가 많다. 약물 중단과 충분한 수액 공급으로 대부분 호전되나 심한 경우 스테로이드와 투석 치료를 요하기도 한다.
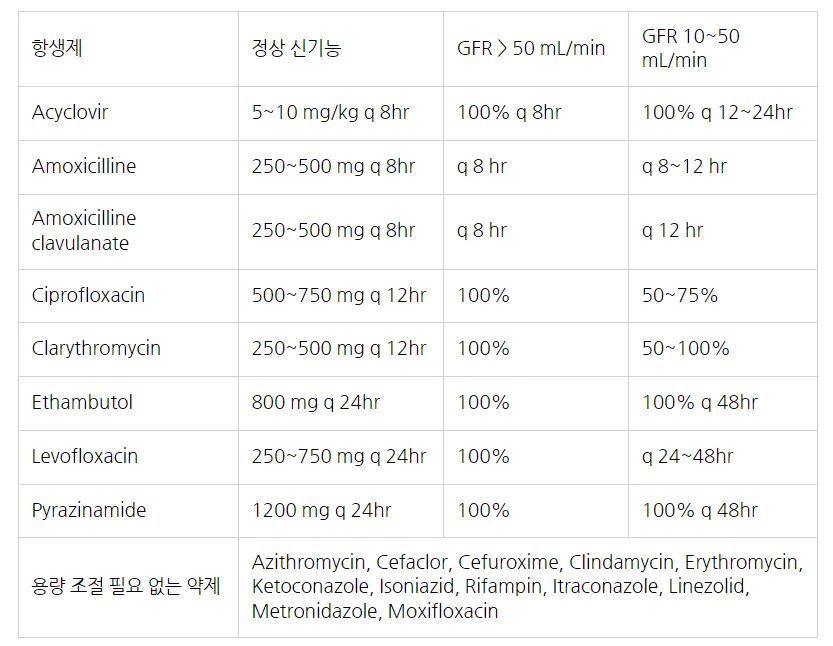
Ampicillin-sulbactam (유박신주 )은 GFR에 따라 투여 간격을 조절하고, cephalosporin 중 cefaclor (미클라캡슐
)은 GFR에 따라 투여 간격을 조절하고, cephalosporin 중 cefaclor (미클라캡슐 )와 cefuroxime (베아세프정
)와 cefuroxime (베아세프정 ), 마크로라이드 중 erythromycin과 azithromycin (지스로맥스정
), 마크로라이드 중 erythromycin과 azithromycin (지스로맥스정 )은 감량이 불필요하며, clarithromycin (클락신정
)은 감량이 불필요하며, clarithromycin (클락신정 )은 GFR < 50 mL/min에서 50% 감량한다.
)은 GFR < 50 mL/min에서 50% 감량한다.
Quinolone 중 ciprofloxacin (시프로플록사신주 , 싸이신정
, 싸이신정 )의 경우 GFR < 50 mL/min에서 50% 감량하며, levofloxacin (크라비트정
)의 경우 GFR < 50 mL/min에서 50% 감량하며, levofloxacin (크라비트정 )은 48시간 간격으로 투여한다. 항결핵제 중 isoniazid, rifampicin은 용량 조절이 필요 없으며, ethambutol과 pyrazinamide는 GFR 30 mL/min 미만에서 투여 간격을 48시간으로 늘려야 한다.
)은 48시간 간격으로 투여한다. 항결핵제 중 isoniazid, rifampicin은 용량 조절이 필요 없으며, ethambutol과 pyrazinamide는 GFR 30 mL/min 미만에서 투여 간격을 48시간으로 늘려야 한다.
1. Antibiotics that require NO renal dose adjustment
1. Azithromycin
2. Ceftriaxone
3. Clindamycin
4. Doxycyline
5. Linezolid
6. Moxifloxacin
7. Nafcillin
8. Rifampin
2. Agents to avoid in severe CKD
1. Penicillin G (Myoclonus, Seizures, coma risk)
2. Imipenem with cilastin (Seizure risk); Meropenem safe
3. Tetracycline (exacerbates Uremia); Doxycycline safe
4. Nitrofurantoin (peripheral neurotoxicity)
5. Aminoglycosides (or close level monitoring if used)
3. Amoxicillin
•
Reduce to every 24 hours if GFR<10 ml/min
4. Augmentin
•
Reduce to every 24 hours if GFR<10 ml/min
•
5. Cefazolin
•
Reduce to every 12 hours if GFR<50 ml/min
•
Reduce to 50% every 24-48 hours if GFR<10 ml/min
1. Reduce dose to 50-75% if GFR<50 ml/min
2. Reduce dose to 50% or change to once daily dosing if GFR<10 ml/min
9. Clarithromycin
1. Reduce dose to 50-100% if GFR<50 ml/min
2. Reduce dose to 50% or change to once daily dosing if GFR<10 ml/min
11. Levofloxacin
1. Reduce to every 24-48 hours if GFR<50 ml/min (or 500 mg loading dose, then 250 mg for subsequent doses)
2. Reduce to every 48 hours if GFR<20 ml/min
3. Avoid if GFR<10 ml/min
•
Reduce to 50% if GFR <30 ml/min
•
Avoid if GFR<15 ml/min
14. PIP/TAZ
•
Tazoperan 4.5g/V (PIP 4g, TAZ 0.5g)