A. Introduction and Epidemiology
•
Developing countries에서 uncommon, industrialized nation에서 증가
•
유병률 : 40세 미만 5%, 60세 30%, 85세 >70%, 15%만이 합병증 발생
•
대부분 diverticular disease는 incidental finding이며, benign한 경우가 많다.
A1. Pathophysiology
•
Diverticula는 vasa recta(vasculature) 가 colon의 circular muscle layer를 관통하는 부위에 작은
herniation이 생긴 것이다.
•
True divulticula는 결장벽 모든 층을 포함하지만, 대부분의 후천성 게실은 점막 및 점막하층만
포함하는 false divulticula다. 크기는 대부분 5-10mm이다.
•
Inflammation이 생기면 diverticulitis가 생기며, complicated diverticulitis는 bacteria translocation, microperforation, abscess/phlegmon formation이 생길 수 있다.
•
Most common bacterial pathogen은 anaerobe(Bacteroides, Peptostreptococcus, Clostridium,
and Fusobacterium), G(-) rod(E. coli)이다.
•
Smoking, obesity가 diverticulitis risk를 상승시키며 NSAIDs, opioids, steroid가 perforation risk를
상승시킨다.
•
US에서 거의 대부분 Lt. colon(descending, sigmoid)에 생기며 Asian에서는 Rt-side가 흔하다.
B. 증상
•
증상 : 하복부 통증 (Sigmoid diverticulitis 의 경우 주로 LLQ) + 경도의 압통 + 혈변
변비 (50%), 설사(25~35%), 비뇨기증상(10~15%), A/N/V 도 가능
발열 - complicated 나 non-complicated 모두에서 가능함.
•
호발부위 : Splenic flexure, discending colon, sigmoid colon
•
위험인자 : 고령, 심혈관계 기저질환
•
Abdomen CT : bowel wall thickening, infiltration
•
Sigmoidoscopy : 확진검사
•
Barium enema는 천공 위험 있으므로, 급성기에는 위험.
•
LLQ pain (아시아 RLQ, suprapubic pain), fever, leukocytosisbowel habit change,
nausea/vomiting, anorexia, urinary symptoms
•
Abdominal tenderness, peritonitis sign, rebound, guarding
•
Sterile pyuria
C. 진단
•
병력으로 이전에 게실염이 확인된 안정적인 환자가 비슷한 증상을 호소하면 추가 진단검사가 요하지는 않는다. (보존적인 치료에 반응이 없으면 검사가 필요하다)
•
이전에 확인되지 않은 환자의 경우 다른 감별 질환이나 complication 여부를 확인하기 위한 진단적 영상 검사는 필요할 수 있다.
•
병력와 신체검사의 정확도는 40~65%에 불과함.
C1. 혈액검사
•
거의 필요하지 않지만 LFT, CBC, renal function, lipase, UA는 타 질환 감별 위해 도움이 될 수 있다.
•
CRP 검사는 추천 - 현저히 높으면 합병증 위험 높음
합병증 없는 환자 평균은 10 mg/dL, 합병증 있는 환자 평균은 25.6 mg/dL
⇒ 17 mg/dL를 complicated 의 cut-off 값 (민감도 91%, 특이도 87.5%)
•
Leukocytosis 는 약 50%에서 나타남
•
구토없음 + LLQ 국한압통 + CRP > 5 mg/dL 모두 만족 시 complicated 민감도 36%, 특이도 98%
C2. Imaging
(1) CT
•
Preferred imaging modality, severity 및 complication 확인
•
CT with contrast : sensitivity 97% specificity 거의 100%
•
Finding
Increased soft tissue density within pericolic fat (inflammation)
Presence of diverticula
Bowel wall thickening >4mm
Soft tissue masses (phlegmon) or pericolic fluid collections (abscess)
Modified Hinchey classification of acute diverticulitis
(A) Stage 0; 경도의 임상적 게실염; 게실 (화살표)과 대장 벽 비후 소견 (화살머리)
(B) Stage Ia; 갇힌 대장주위 염증-봉소염(phlegmon); 대장벽 비후 (화살표)와 대장주위 연부조직변화 (화살머리)
(C) Stage Ib; 갇힌 대장주위 농양; 대장벽 비후 (화살표) 와 대장주위/중배엽(mesocolic) 농양 (화살머리) (<3cm)
(D) Stage II; 골반강, 원격 복강내 또는 후복막강 농양; 대장벽 비후 (화살머리) 와 원격 농양 (화살표), 일반적으로 골반강 깊숙히 또는 interloop region에 있다
(E) Stage III; 전반적 화농성 복막염; 국소적 또는 전반적 복수와 관련있는 free gas (화살표)와 복벽비후 의심소견
Stage IV; faecal peritonitis; Stage III와 같음
(2) Compression US
: operator dependent, 환자 장상태에 따라 민감도 특이도 다르다
진단 정확도는 90% 이상이며 주변 지방의 염증, 저에코성 염증 반응, 농양, 장 벽의 비후
B. 치료
B1. 합병증이 동반되지 않은 게실염 (75%)
•
주된 치료는 항생제, 장 휴식, 복통 조절 (대한 내과학회지 2013)
•
필요 시 외과적 치료
(1) 금식 : 효과 확실치 않다.
•
2-3일 경과한 후에 증상의 호전을 보이면 서서히 식이를 진행할 수 있다.
•
본원에서는 5일간 금식 (Winuf 로 TPN)
•
유제품과 Red meat는 보통 금한다.
(2) 항생제: 선택적으로 사용한다 (2015 미국 소화기협회)
•
CT로 확인된 합병증이 동반되지 않은 급성 게실염에서 항생제 사용은 이득이 없다고 함
(Procalcitonin 이 항생제 사용 여부 기준이 될 수 있으나 아직 논의 중)
•
항생제를 써야 한다면
4~5일 간의 짧은 기간만 사용한다 (표준 기간은 7~10일)
IV 항생제가 PO 항생제보다 낫다는 증거는 없다
•
항생제를 투여하지 않아도 되는 경우
◦
CT로 진단이 되었을 것
◦
면역 저하자가 아닐 것
◦
증상이 mild할 것
◦
전신 감염 증세가 없을 것
◦
기타 complication의 red flag sign 이 없을 것
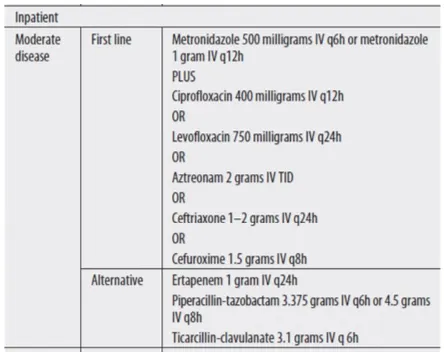
•
본원 항생제 : Ceftriaxone 2g q 24hrs or Tazoperan 4.5g q 8hrs
외래 환자 항생제 (펼쳐보기)
입원환자 항생제 (펼쳐보기)
퇴원 약 (펼쳐보기)
(3) Hydration
•
Bowel edema 때문에 체액이 3rd space 로 loss 되는 양이 많으므로 수액 보충 필요함
•
TPN (Winuf) 1.5L/day + Hartman solution 1-2L/day
B2. 합병증이 동반된 게실염
•
대표적 합병증 : 누공, 농양, 폐색, 천공
•
Perforation 시에는 volume resuscitation, IV antibiotics, emergent exploratory surgery가
필요하다.
•
Hinchey stage 3은 사망률이 13%, stage 4는 43%이다
(1) Hinchey classification
•
stage 1 : Small, confined pericolic or mesenteric abscess (<3cm) : IV antibiotics
•
stage 2 : Larger abscess, extend to pelvis (>3cm) : percutaneous drainage
•
stage 3 : Perforated diverticulitis, purulent peritonitis : surgical management
•
stage 4 : Free perforation with fecal contamination of perineal cavity
(2) 치료
•
Admission, bowel rest and IV antibiotics
•
대장게실 천공에 의한 누공의 형성은 수술적 치료가 필요한데, 가장 흔한 부위는 대장-방광(colovesicular)과 대장-질(colovaginal)이다
•
Abscess < 3cm 이면 Stage I 으로 내과적 치료가능
•
Absecss > 3cm 이면 Surgical drainage 로 가는 경우 많음
•
합병증이 동반되지 않은 게실염의 경우 입원환자 25%는 수술적 치료를 받게 된다
•
1/3 은 재발
항생제 : 그람 음성 및 혐기성 균을 모두 포함할 수 있는 조합이 필요
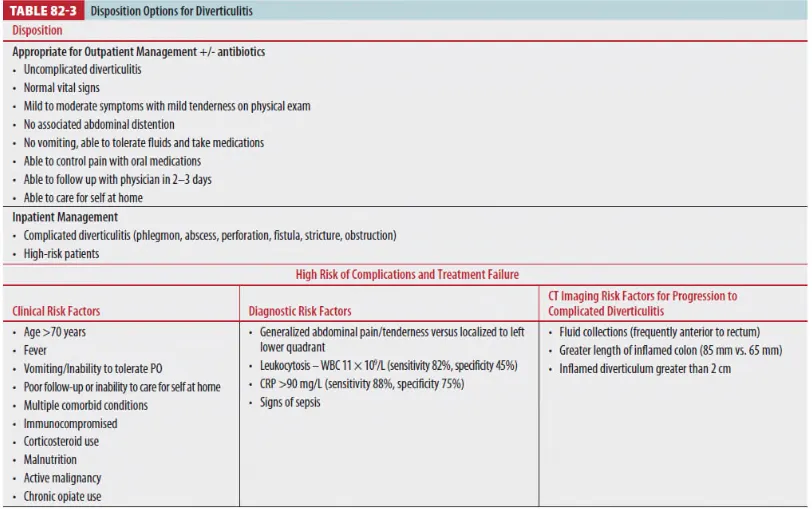
VI. Disposition and Follow-up
1. ED discharge
(1) Uncomplicated diverticulitis 환자는 2~3일 이내 f/u
(2) 반 되는 통증이나 고열, 구역, 구토, 부 압통 시에 재내원 교육
2. Admission
Intractable nausea & vomiting / Comorbid disease / Poor support / High leukocytosis
/ High fever / Elderly / Immunocompromised / Persistent pain / Complicated diverticulitis
/ Failed outpatient management (6주 이내 증상이나 영상의학적 악화)
복잡하지 않은 게실염은 증상만으로 진단했을 때 환자의 최대 47%에서 재발할 수 있으며, 1년
후 8%, 5년 후 17%, 10년 후 22%의 재발률
대장내시경 검사는 질병의 급성기에는 권장되지 않지만, 염증성 장 질환이나 악성 종양을 평가하
기 위해 증상이 해결된 후 6-8주 후에 권장되며, 이는 복잡한 질환을 가진 사람의 최대 10.8%에서
발생할 수 있습니다(6). 식이 섬유 섭취를 늘리고, 금연하고, BMI가 30 이상인 경우 체중을 감량
하고, 운동을 하면 게실염의 위험을 줄일 수 있습니다
.png&blockId=908b2dc2-438c-406b-880a-961e4af474ec)
.png&blockId=2f6c9e4d-9c61-4650-99d3-50677c7548d8)
.png&blockId=cb119f33-83c4-420d-9770-4f5aded68313)