A. Introduction and epidemiology
(1) “Massive” or “Severe” hemoptysis
•
다양한 기준이 제시되며 24시간 동안 100ml 이상부터 1000ml 이상까지 제시된다.
(Midpoint value인 600mL/24 hours를 기준으로 많이 사용한다.)
(2) “Minor” hemoptysis
•
Cormorbid lung disease가 없고 정상적인 산소 수치를 가지고 vital sign이 안정적이며 지속적인 출혈의 위험인자를 가지지 않는 환자에서 소량의 객혈을 말한다.
B. Pathophysiology
(1) 기도부터 기관지, 모세기관지, 폐 실질 혈관의 disruption
•
Pulmonary artery
Lung arterial blood flow의 99%를 차지하나 low pressure system으로 인해 hemoptysis의 원인인
경우는 드물다.
•
Bronchial artery
Lung arterial blood flow의 1%를 차지하나 high-pressure system으로 인해 hemoptysis 원인
중 90%를 차지한다.
대동맥에서 분지하여 Bronhus 를 따라 주행한다.
(2) Inflammatory process
•
TB, cystic fibrosis, COPD와 같은 chronic inflammatory state에서 bronchial artery는 alveoli
blood supply를 위해서 더 증가한다.
⇒ 이러한 neoangiogenesis smooth muscle 벽이 얇고 혈관이 약하기 때문에 rupture 되기가 쉽다.
•
Fungal balls
◦
Aspergillus infection의 경우 tissue의 necrotic destruction이 발생하고 이 부분에 colonization을 하며 cavity를 만드는 fungal ball을 생성한다.
◦
Bronchial artery branch로부터 cavity wall로 neoangiogenesis가 발생한다.
•
Rasmussen's aneurysm
◦
폐의 결핵성 공동 중에 나타나는 확장되고 구불구불한 pulmonary artery branch의 거짓 동맥류를 말한다.
◦
파열되면 대량 객혈을 일으킨다.
(3) Tumor
•
Bronchial artery 혹은 pulmonary artery로 invasion 하기도 하지만 neoangiogenesis를 야기한다.
•
squamous cell carcinoma는 대량 객혈을 유발 할 수 있다.
(4) Traumatic cause
•
감속 손상 및 흉부의 관통상으로 인하여 발생한다.
•
Pulmonary artery catheterization 혹은 bronchoscopy 동안 lung tissue의 biopsy로 인하여
동맥의 직접적인 손상으로 대량 객혈이 발생할 수 있다.
(5) Aortic aneurysm or aortic inflammation
(6) Arteriovenous fistula
•
Pulmonary artery와 vein 사이에 형성되며 벽이 얇아 쉽게 파열된다.
•
Osler-Weber-Rendu disease
(7) 폐동맥압을 높이는 심장질환 : mitral stenosis, congenital heart disease
(8) Distal pulmonary embolism : lung infarction 유발하여 이는 edema와 hemorrhage를 야기한다.
(9) Vasculitis and collagen vascular disease
•
Goodpasture's syndrome
•
Systemic lupus erythematosus
•
Wegener's granulomatosis
(10) 객혈의 30% 는 원인이 불명
C. Clinical features
1.
True hemoptysis 인지를 먼저 파악해라.
(1) Upper GI bleeding은 dark stool, nausea, abdominal pain을 이며 stool guaiac test에서 양성
소견을 인다.
(2) 코피는 신체진찰을 통해 확인한다.
(3) True hemoptysis는 bright red color, frothy appearance, alkaline pH, and the presence of
macrophages를 특징으로 한다.
2.
History
(1) 객혈을 보이는 환자의 경우 대개 원인과 관련된 정확한 history를 준다.
(2) Chronic lung inflammation이나 vascular disruption을 유발할 수 있는 흡연력을 가지거나
TB 과거력이 있는지 물어본다.
(3) 이전의 venous thrombotic disease 과거력이 있는 경우 PTE를 의심한다.
(4) 관절통, 근육통, 반적인 열과 발진 등은 connective tissue disease를 생각해야 하고
crab이나 crayfish를 먹고 paragonimus에 감염된 경우 이로 인한 객혈이 가능하다.
(5) 또한 생리주기에 맞춰 주기적으로 이는 객혈은 pulmonary endometriosis를 의심.
3.
Physical examination
(1) 피가 줄처럼 섞여 있거나 clot이 섞여 있는지 가래를 확인한다.
(2) 집에서 객혈한 것을 찍어왔는지 확인한다.
(3) 이외에 빈맥, 빈호흡, 저혈압, 저산소증, 호흡곤란이 있는지 확인한다.
(4) 코와 인후두부를 확인하여 코피를 확인
(5) Difficulty airway 인지 확인
(6) Lung sound를 듣는다.
① Crackle : Diffuse alveolar hemorrhage나 신부전을 의심해야 함.
② Wheezing : Airway inflammation, bleeding site의 breathing sound 감소가 있을 수 있다.
(7) Telangiectasia
D. Diagnosis
D1. Lab
•
Minor hemoptysis : Anticoagulation medication을 하지 않는 한 specific test는 없다.
•
Massive hemoptysis : Electrolyte, RFT, CBC, coagulation studies, urinalysis.
D2. Imaging
(1) Chest x-ray
•
50% 이상 진단 가능
•
Scattered alveolar infiltration이 관찰
•
Hemoptysis의 원인이 되는 부분이 infiltration, atelectasis, mass, cavitation으로 관찰됨
(2) Multidetector row CT (MDCT)
•
CT angiography 보다 선호⇒ Abnormal bronchial and non bronchial artery 평가
E. Treatment
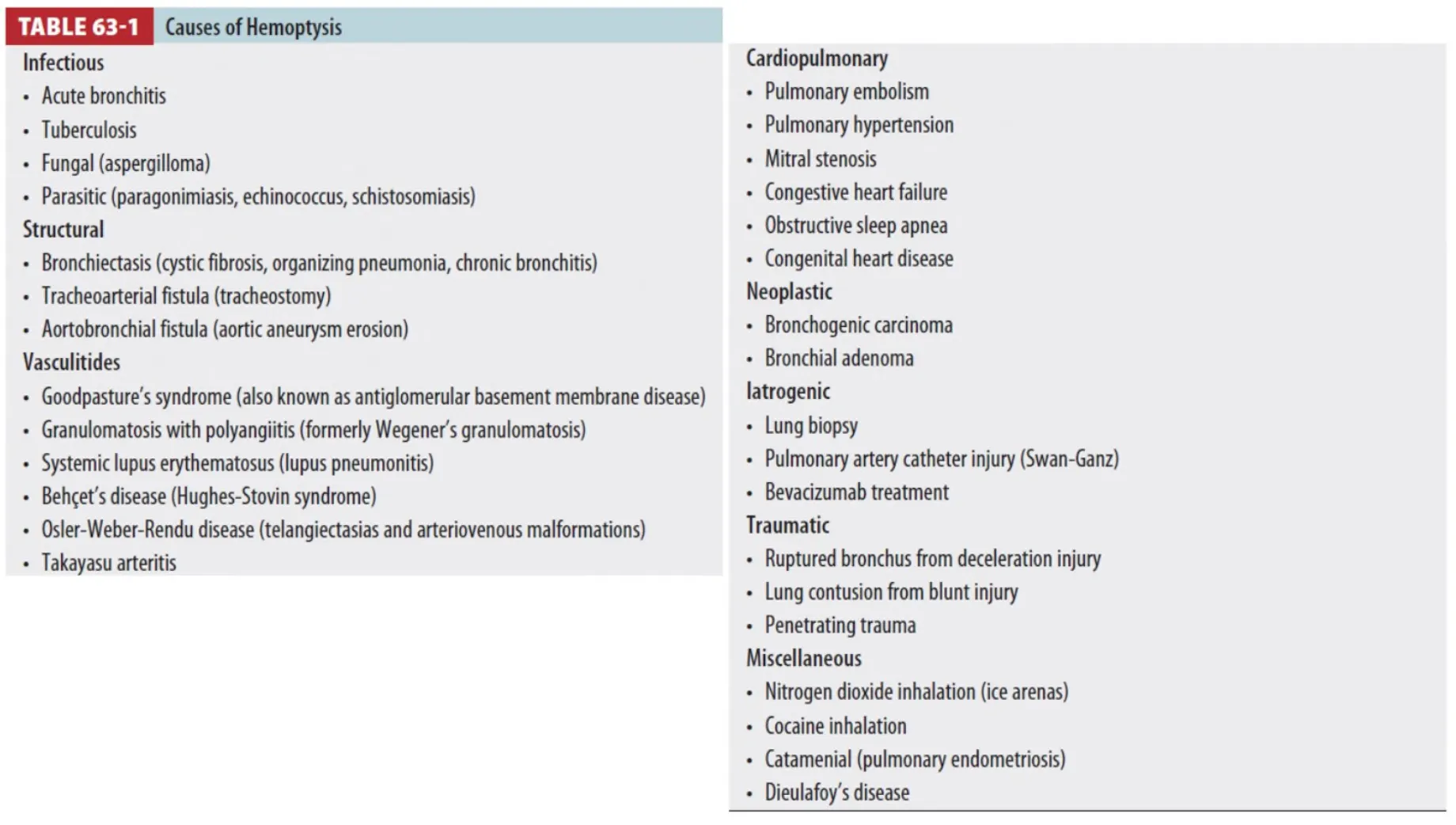
E1. Mild hemoptysis (Tintinalli 9th, Ch 63, Fig 63-1)
•
객혈은 환자나 가족을 불안하게 하므로 원인을 확인하고 즉각적인 치료가 필요 없으며 disposition
해도 됨을 안심시켜 주는 게 목표
•
가래, 피의 양, 호흡 상태, 지속적인 출혈의 위험성을 평가하여 disposition 한다.
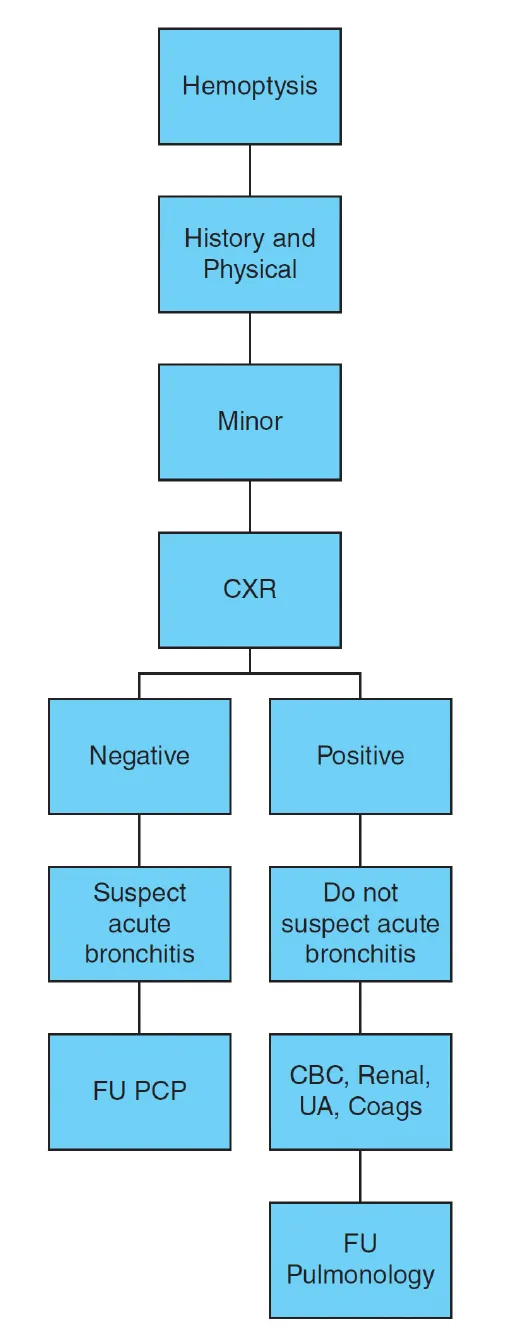
E2. Severe hemoptysis (Tintinalli 9th, Ch 63, Fig 63-2)
E3. 항섬유소 용해 억제제 (Anti-fibrinolytic agents)
(1) Tranexamic Acid (트라넥사믹산)
•
기전: plasminogen activation 억제를 통해 혈전 용해 억제 → 출혈 감소
•
적응증: 객혈의 1차적 약물 치료로 가장 많이 사용됨
•
투여 방법
◦
정맥주사 (IV):
▪
용량: 500 mg ~ 1,000 mg IV
▪
투여 속도: 10분 이상에 걸쳐 천천히 투여
▪
반복 가능: 6~8시간 간격으로 반복 가능 (최대 3회/일 권장)
◦
흡입제형 (Nebulized) – off-label
▪
용량: 500 mg/5 mL ampoule
▪
방법: 1앰플을 1회 분무, 하루 2~3회
▪
장점: 전신 부작용 없이 국소 출혈 조절 효과 기대
(2) Botropase (hemocoagulase)
E2. 기관지 수축 억제 및 혈관 수축 목적 약물
(1) Epinephrine (에피네프린) – 기관지 내 투여
•
기전: 혈관 수축을 통해 출혈 부위의 혈류 감소
•
용법: 기관지경(bronchoscopy) 중 직접 출혈 부위에 적용
•
용량: 1:10,000 희석 용액에서 1~2 mL를 기관지 내 투여
•
주의: 심장 질환이 있는 환자에서는 고혈압, 부정맥 유발 가능
•
항목 내용
약물 Epinephrine 0.1% (1:1,000, 보스민)
용량 0.5 mL (즉 0.5 mg) + 생리식염수 2.5–4 mL 희석
투여 방법 Jet nebulizer로 1회 흡입 (약 10분 소요)
반복 가능 여부 필요 시 30–60분 간격으로 1~2회 반복 가능, 그러나 모니터링 필수
주의사항 고혈압, 심장병 환자에서 부정맥, 고혈압 악화, 흉통 발생 가능성 있음
E3. 진해제 및 기침 억제제
(1) Codeine phosphate (코데인)
•
기전: 기침 반사 억제로 출혈 악화를 방지
•
용량: 15~30 mg PO q6h (max 120 mg/day). Codenal 6T #3
•
금기: 의식 저하, 호흡억제 위험 환자
(2) Surfolase, Roxol C tab
E4. 항생제 (infection origin인 경우)
•
적응증: 결핵, 폐렴, 기관지확장증 악화 등의 감염성 원인 시 사용
•
약제 선택: 원인 질환에 따라 선택
◦
예: 폐결핵 → Isoniazid, Rifampin 등
◦
기관지확장증 악화 → Levofloxacin 750 mg IV/PO q24h
E5. 스테로이드 (염증 감소 목적, 특정 상황)
(1) 염증성 기도질환에서 기도부종이 동반된 경우
•
예시:
◦
급성 기관지염/기관지확장증의 급성 악화에서 기도부종이 동반되어 호흡곤란, 객혈이 있는 경우
◦
흡입독성 물질 노출, 방사선 폐렴 등에서 염증성 기도 출혈 동반 시
•
투여 목적: 기도부종 및 염증 감소 → 점막 출혈 완화 가능성
(2) 자가면역질환에 의한 폐출혈 (Diffuse alveolar hemorrhage, DAH)
•
대표 질환:
◦
ANCA-associated vasculitis (GPA, MPA 등)
◦
루푸스 폐출혈
◦
Goodpasture syndrome
•
증상: 객혈 + 저산소혈증 + diffuse alveolar infiltrates
•
투여 목적: 면역 억제를 통한 출혈 조절
•
용법 예시:
◦
Methylprednisolone 500~1000 mg/day IV × 3일 pulse 후 감량 tapering
(3) 결핵성 객혈 중 특수 상황
•
결핵성 기관지염 또는 cavity 주변 염증이 심하여 기관지 협착, 출혈, 호흡곤란이 동반된 경우
•
주의: 결핵 치료와 병행해야 하며, 단독 스테로이드 사용은 피해야 함
(4) 기관지 내 종양 또는 침습성 병변으로 인한 부종이 동반된 경우
•
악성 종양(예: 폐암)에 의해 기도 협착과 출혈이 함께 발생하고,
기도 폐쇄로 인한 부종과 염증이 객혈을 악화시키는 상황에서
•
단기적 스테로이드 사용이 기도 확보 및 증상 조절에 도움이 될 수 있음
 스테로이드 사용 시 주의사항
스테로이드 사용 시 주의사항
항목 | 내용 |
주의할 점 | 감염 악화 가능성, 고혈당, 위장관 출혈 등 부작용 감시 |
금기사항 | 원인 불명인 객혈, 활동성 세균 감염 단독 원인일 때 |
병합요법 | 반드시 원인 치료(항생제, 항결핵제, 면역억제제 등)와 병행 |
 요약
요약
스테로이드 투여 적응증 | 예시 | 투여 목적 |
염증성 기도질환 + 부종 | 기관지확장증, 방사선 폐렴 등 | 염증, 부종 완화 |
면역질환 관련 폐출혈 | GPA, SLE, Goodpasture | 면역억제, 출혈 억제 |
결핵 관련 기도부종 | 결핵성 기관지염 등 | 기도개방성 확보, 출혈 감소 |
기도폐쇄 동반 종양 | 폐암 등으로 인한 출혈 | 기도부종 조절, 일시적 완화 |
 Methylprednisolone (메틸프레드니솔론)
Methylprednisolone (메틸프레드니솔론)
•
적응증: 폐렴, 기관지염, 기도부종 동반 시
•
용량: 40~60 mg IV q12-24h
•
주의: 감염성 원인이 명확하지 않을 경우 단독 사용은 지양
E6. 지혈제 (부가적 역할)
 Carbazochrome sodium sulfonate
Carbazochrome sodium sulfonate
•
용량: 1~2 amp (30~60 mg) IV, 1~2회/일
•
효과: 모세혈관 안정화 및 지혈 보조제 (임상적 근거는 제한적)
E7. 기타 고려사항
•
객혈량 100~200 mL 이상/24시간 또는 급성 대량객혈 (>100 mL/hr):
◦
기관지경을 통한 지혈 시술 (cold saline, topical epinephrine, argon plasma coagulation 등)
◦
응급적 bronchial artery embolization (BAE)
◦
중환자실 입원 고려
요약: 응급실에서의 약물 우선순위
목적 | 약제 | 용량 및 투여방법 |
출혈 억제 1차 선택 | Tranexamic acid | 500–1000 mg IV q8h / 또는 nebulized 500 mg |
기관지 내 혈관수축 | Epinephrine | 1:10,000 희석액 1–2 mL, 기관지 내 직접 주입 |
기침 억제 | Codeine | 15–30 mg PO q6h |
감염성 질환 치료 | 항생제 | 병인에 따라 조정 |
보조 지혈 | Carbazochrome | 30–60 mg IV 1–2회/일 |
F. Severe (life threatening) hemoptysis
F1. Airway control
•
Airway patency를 평가하고 확보, oxygenation 하는 것이 중요하다.
•
Tracheostomy가 있는 경우
① Trachea-innominated fistula가 있는지 본다
② Sternum 뒤쪽에 대해 trachea 앞쪽에 직접적인 압력을 가하여 control 할 수 있다.
•
Tracheostomy가 없는 경우
① RSI 진행
② Bronchoscopy가 가능한 8mm 이상의 large diameter endotracheal tube 사용
•
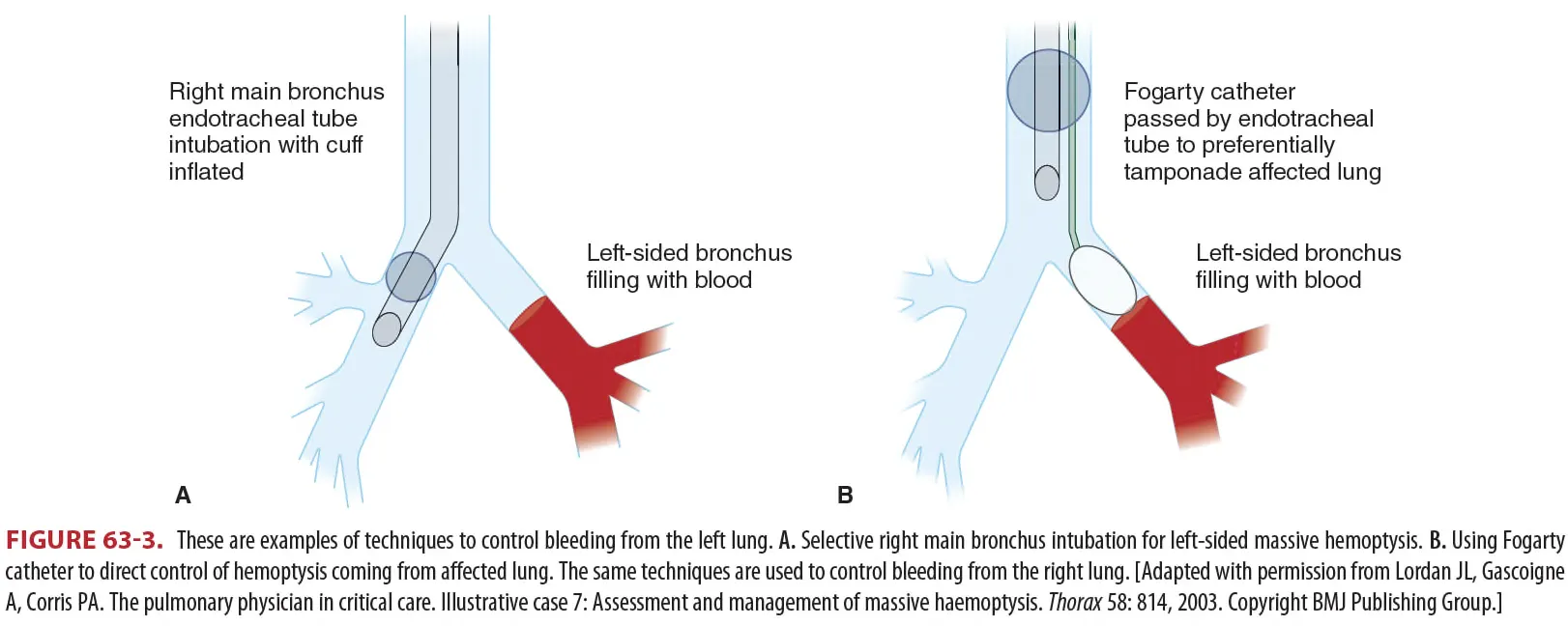
Affected (Bleeding) lung down : Normal인 반대쪽 폐로 blood reflux 최소화
•
처치 후에도 bleeding control 안될 시 Unaffected lung main bronchus로 intubation 시행한다.
혹은 대안으로 Fogarty catheter (14Fr/100cm) 사용하여 affected lung bronchus tamponade
시행하는 방법이 있다.
•
Intubation fail 시 cricothyrotomy 고려
F2. Bronchoscopy
•
Massive hemoptysis에서 출혈 부위를 찾고, stabilizing treatment를 제공함
•
Awake flexible, Fiberoptic bronchoscopy
◦
더 peripheral, upper lobe까지 볼 수 있다.
◦
Suction, local treatment에 적절하지 않다.
•
Rigid bronchoscopy
◦
능숙한 사람이더라도 전신 마취(deep sedation) 필요
◦
Upper, peripheral lesion 볼 수 없다.
◦
Suction 및 treatment (Fogarty balloon catheters for tamponade of bleeding, epinephrine
instillation, and ice water lavage등)에 적합하다.
•
Rigid → Flexible 순서로 inspection 하기도 한다.
F3. Definite bleeding control
•
Cardiothoracic surgery, interventional radiology consult.
•
Leaking aortic aneurysm, iatrogenic pulmonary artery injury, thoracic trauma,
tracheostomy site의 tracheo-innominate artery fistula bleeding → 응급수술 고려
•
정확한 원인은 모르나 대량 객혈 또는 재발성의 객혈 지속 시 arterial embolization 필요.
•
Mycetoma from aspergillosis, adenoma, hydatid cyst, and active tuberculosis와 같이 수술이
치료법이나 수술 전 안정화를 위해 embolization을 고려할 수 있다.
F4. VV ECMO
•
이도저도 다 실패하는경우