Glucocorticoid와 Mineralocorticoid
개요
주요 차이점 요약
구분 | Glucocorticoid | Mineralocorticoid |
대표 호르몬 | Cortisol | Aldosterone |
주요 기능 | 대사 조절, 항염증, 면역 억제 | 전해질 및 수분 균형, 혈압 조절 |
표적 기관 | 전신(간, 근육, 지방, 면역 등) | 신장(주로 원위세뇨관) |
임상적 활용 | 염증 및 자가면역 질환 치료 | Addison병 등에서 대체 요법 |
부작용 | 고혈당, 근육 약화, 감염 위험 증가 등 | 고혈압, 저칼륨혈증 등 |
Glucocorticoid
•
주요 기능:
◦
탄수화물, 단백질, 지방 대사 조절(혈당 상승, 근육 단백질 분해, 지방 분해 촉진)
◦
강력한 항염증 및 면역 억제 작용
◦
스트레스 반응 조절
•
Mineralocorticoid
추가 설명
•
요약
•
*Glucocorticoid*는 주로 대사, 항염증, 면역 억제에 관여하며, mineralocorticoid는 전해질 및 수분 균형, 혈압 조절에 관여합니다.
A. 정의
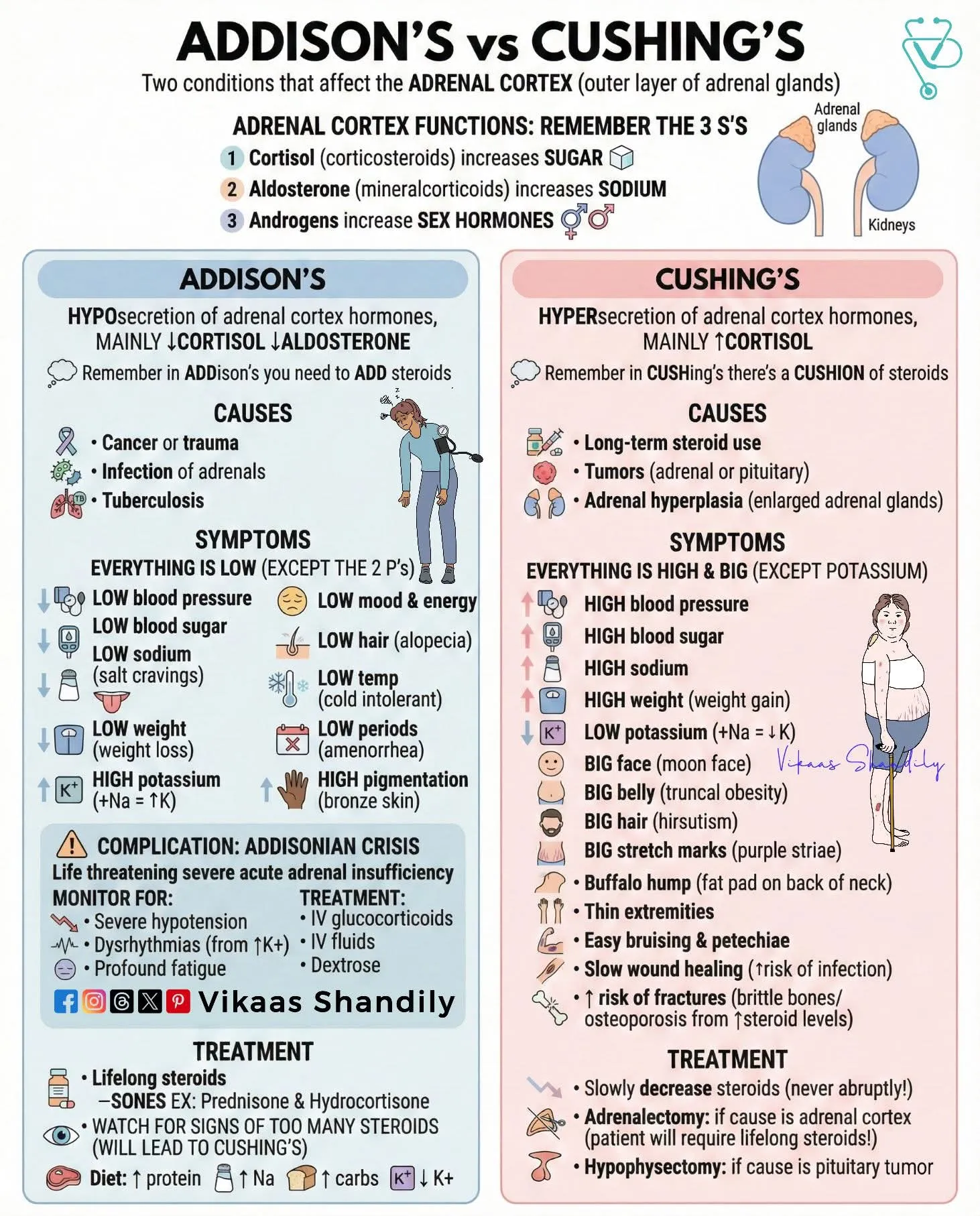
Glucocorticoid나 mineralocroticoid 의 결핍에 의하여 나타나는 증후군
A1. 일차성 : 부신피질의 파괴나 기능이상
•
원인 : 자가면역성 부신염, 감염, 전이성 병변, 출혈, 침윤성 질환, 약제
A2. 이차성 : 뇌하수체에서 ACTH 분비결핍
•
원인 : 뇌하수체 및 시상하부 종양, 뇌하수체 수술, 뇌하수체졸증, 쉬한, Glucocorticoid 투여중단 (가장 흔함, 쿠싱 증후군 임상양상보임), 외상성 뇌손상
B. 증상 및 징후
탈수 및 저혈압 - 경한 급성질환에 비해 심할 때 의심
쇼크는 수액처치에 반응하지 않으며, 쇼크는 증상없이 발생하기도 함.
오심, 구토, 식욕저하와 체중감소
설명할 수 없는 발열
급성 복증과 유사한 비국소적 압통
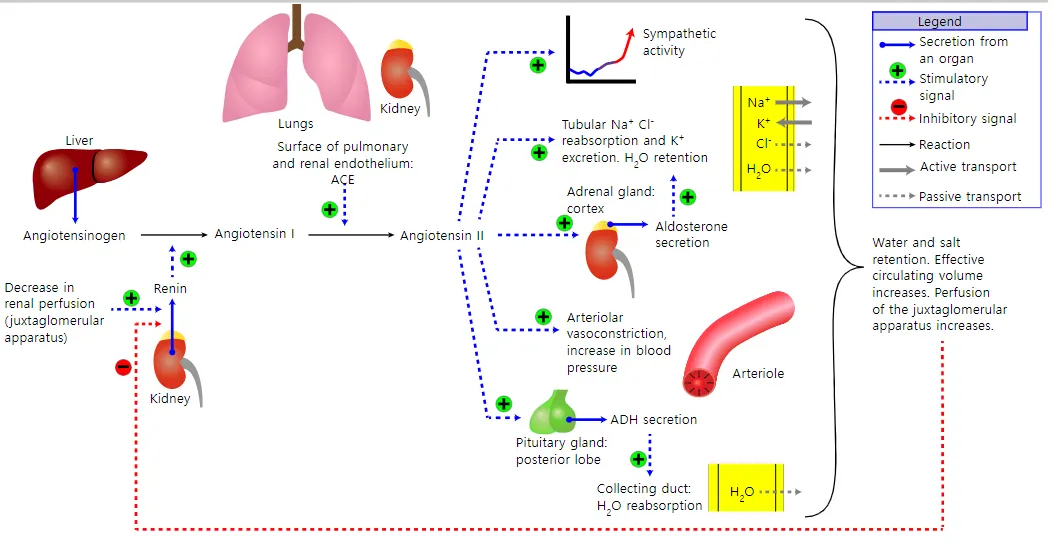
Hyponatremia (ADH의 보상적 증가)
Hyperkalemia (aldosterone의 감소)
Azotemia
Hypoglycemia
Hypercalcemia
감각의 이상
B1. 이차성 AI가 1차성과 다른 점
•
Hyperkalemia 는 없음
•
Azotemia는 드물다 (mineralocorticoid activity는 보존된다)
•
Hyponatremia는 ADH의 증가로 발생, Hypoglycemia가 흔함.
C. 진단
•
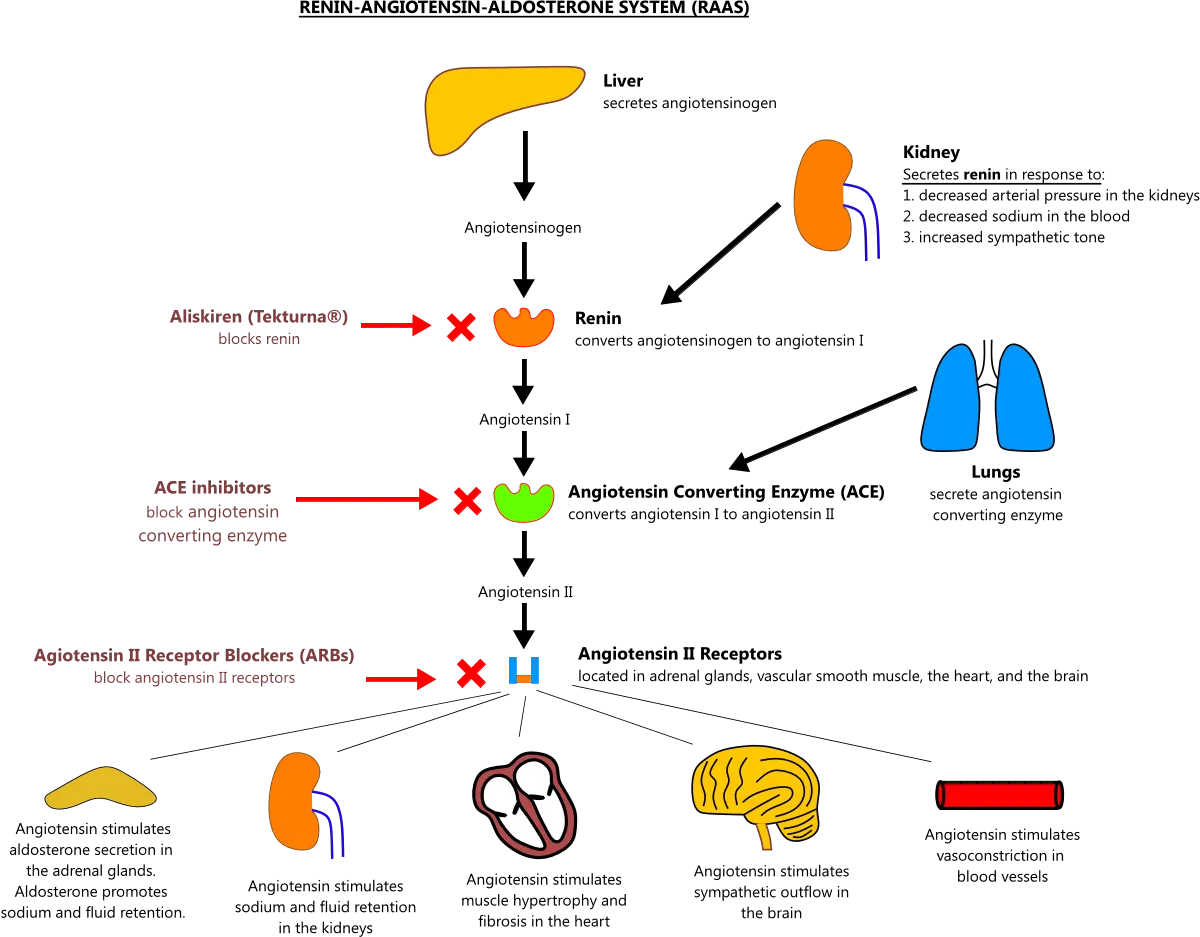
Random stressed cortisol level < 5 g/dL
•
Cortrosyn (synthetic ACTH) stimulation : 250 mcg sq/IM/IV should double serum cortisol to >20 g/dL after 60 min
•
Prolonged ACTH infusion may be necessary to distinguish 1 from 2 or 3 Dz.
C1. 아침 8시 기저 serum cortisol
•
이른 아침에 가장 높음
•
아침 8시 3 mcg/dL 이하고 2번 이상 나올 경우 AI 가능성 높으나, 의심되면 기저수치에 관계없이 자극검사 시행
C2. ACTH stimulation test order
0.9% N/S 500ml 0.99 IV
합성 ACTH (Synacthen) 0.25 mg/A 1 A MX
ACTH연속 (basal)
Cortisol연속 (basal)
Cortisol연속 (30분)
Cortisol연속 (60분)
C3. 인슐린 내성검사 (IST)
•
인슐린으로 저혈당을 유도하여 cortisol 분비자극
•
가장 정확한 표준검사
•
8시간 이상 금식 후 인슐린 정주 직전-30분-60분-90분-120분 cortisol 측정
•
당이 40 mg/dL 까지 저하되었을 때,
시상하부 - 뇌하수체 - 부신 축의 보전 상태를 직접 검사
체중 1 kg 당 0.1~0.15 단위의 RI 를 정주 후 저혈당을 확인하고,
30, 60, 90, 120분에 Cortisol 측정
정상반응 : 최대 Cortisol 자극치가 18 mcg/dL 이상
단백질 수치가 낮거나 기능 이상이 있는 경우 위양성 결과 가능
D. 치료
•
일차성
HPA axis 를 유지하는 것이 목적
Hydrocortisone = 1st choice
하루 8~12 mg/m2 ⇒ 성인에서 15~25mg, solondo ….
D1. Glcucocorticoid 보충
Hydrocortisone 100mg IV (q 6~8 hr after ACTH stimul test)
Hydrocortisone 15~20 mg/day (10~15 mg 8am, 5~10 mg 4pm)
Or PDS 3.75~5 mg/day 8am
발열, 감기, 구역/구토, 스트레스 상황에서는 2~4배 증량
갑상선기능저하 동반 시 갑상선호르몬 투약 전 1.5~2배 용량으로 투여
D2. Mineralocorticoid 보충 (일차성 AI 만)
(1) Fludrocortisone 100 mcg/day 8am 부터 투여시작
---> 50~200 mcg/day 로 용량조절
D3. 악화인자 치료
(1) 급속 수액처치 - 순환 혈액량의 반정도로 보통 N/S 2~3L, K, glucose체크
(2) Vasopressor는 스테로이드의 보충이 없이는 효과 없다.
(3) Dexamethasone (5mg IV)는 혈장 코티솔 측정에 영향없지만, mineralocorticoid 효과는 없다.
D4. Adrenal Crisis
(1) 만성 AI 환자에서 수술이나 감염 등 스트레스에 의함
(2) 식욕감퇴, 오심, 구토가 심해짐, 복통, 발열, 심한탈수, 전해질 이상, 쇼크, 심한경우 의식소실 및 사망
(3) 치료
•
Hydrocortison (Cortisolu 100mg/V) 100mg IV
--> Hydrocortison 100~200 mg을 5DW와 함께 지속주입
•
Hydrocortisone 25~50 mg을 6시간 간격으로 정맥투여도 가능
•
일차성 기능저하증이라도 hytdrocortisone 투여량이 1일 50mg 이상이면 mineralocorticoid 보충은 필요하지 않음.
<<3204-6.pdf>>