I. Introduction
1. 소아에서 수분과 전해질 이상의 가장 흔한 원인은 탈수이다.
2. 흔한 탈수의 원인은 Table 131-1 에 소개되어 있고, 탈수로 인한 흔한 증상은 Table 131-2에
소개되어 있다.
II. Pathophysiology
•
유아와 소아는 발달학적 및 생리학적 이유로 특히 탈수에 취약하다.
1. 보호자가 주는 경구 수분에 의존하게 되어 스스로 섭취를 조절할 수 없다.
2. 성인 및 나이가 많은 소아에 비해 수분 요구량이 많고, 수분 손실의 위험이 더 크다.
3. 기초대사량이 young children에서 가장 높다.
12개월에서 최고점에 달하고 3세부터 점차 감소하기 시작한다.
4. Total body water가 유아에서는 체중의 75%를 차지하고, 1세는 60%까지 감소하며 puberty까지
이 비율이 유지된다. 체중에 비해 수분이 많기 때문에 수분 손실에 대처가 취약하고, 소변 농축 능력이
떨어진다.
5. Young children에서는 발열과 같은 hypermetabolic state가 좀 더 흔하기 때문에 수분 요구량이
더 많다.
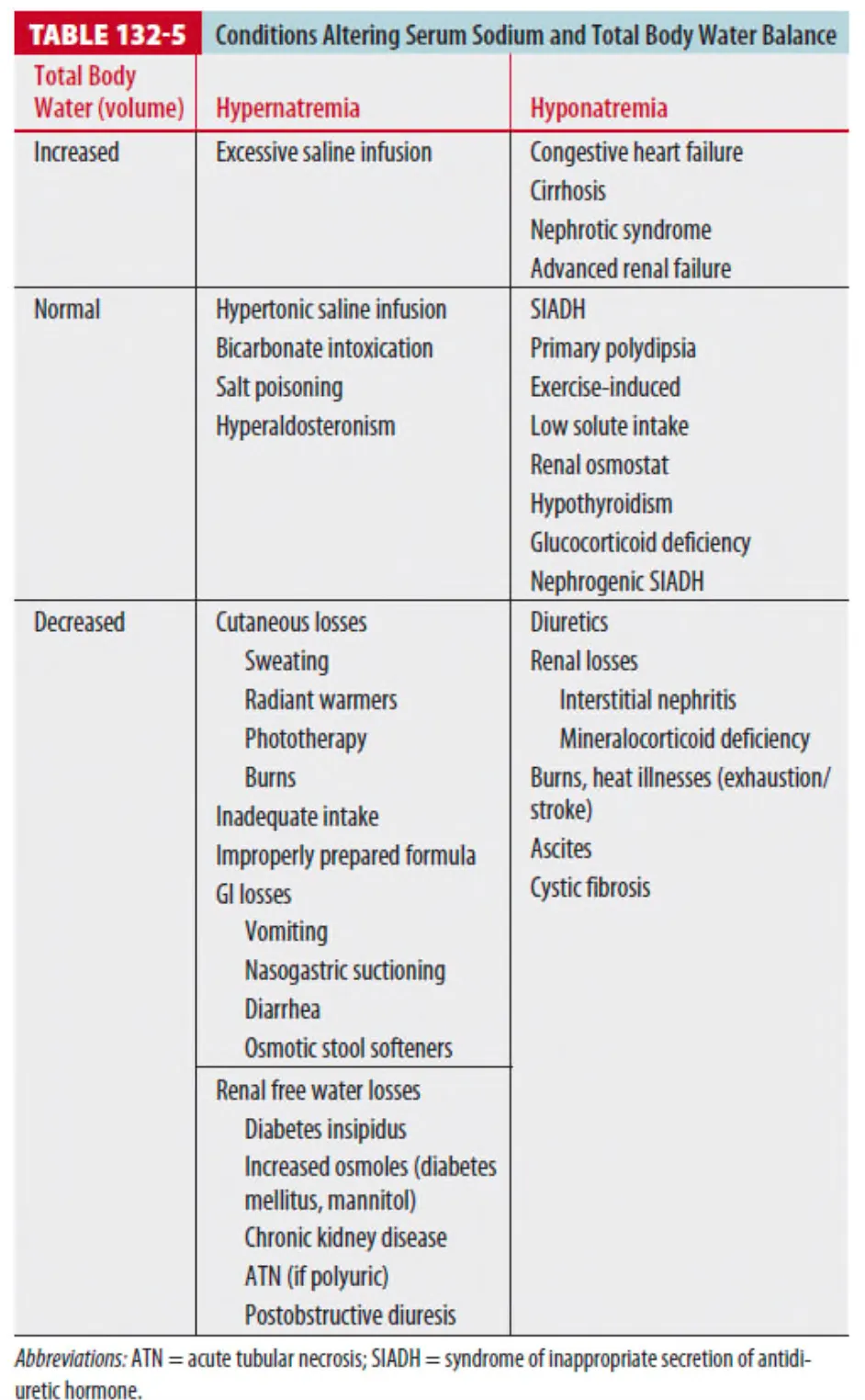
6. Na+와 수분의 경우 같이 조절되기 때문에 탈수는 종종 혈장 Na+ 농도에 따라 분류된다.
(1) Hypernatremic (hypertonic) dehydration (Na+ >145mEq/L) : Blood보다 낮은 Na+을 함유한
fluid 손실
(2) Isonatremic (isotonic) dehydation (Na+ : 135~145mEq/L) : 가장 흔한 탈수의 형태
(3) Hyponatremic (hypotonic) dehydration (Na+ <135mEq/L) : Blood보다 높은 Na+을 함유한
fluid 손실
III. Clinical features
1. History
(1) 적절한 병력청취를 통해 환아의 fluid or electrolyte disorder를 의심할 수 있다.
(2) 어떠한 증상이 언제, 어떤 상황(ex. 더운 환경)에서 발생했는지, 발열, 빈호흡 증상 유무와 사전에
어떤 치료를 받았는지 확인한다.
(3) 환아가 어떤 것을 충분히, 자주 섭취했는지 평가한다.
(Water, hypotonic solution → Hyponatremia의 위험성을 높임)
(4) 구토, 설사, 소변량, 발한, 신체진찰, 의식수준 등을 통해 volume status를 평가한다.
(5) 감염의 징후, 여행력, 병자와의 접촉 유무, 기저질환, 독성물질의 섭취 여부를 확인하는 것도
도움이 된다.
(6) 알 수 있다면 몸무게의 변화가 가장 중요하다. → Volume state 평가의 gold standard이다.
2. Physical examination
•
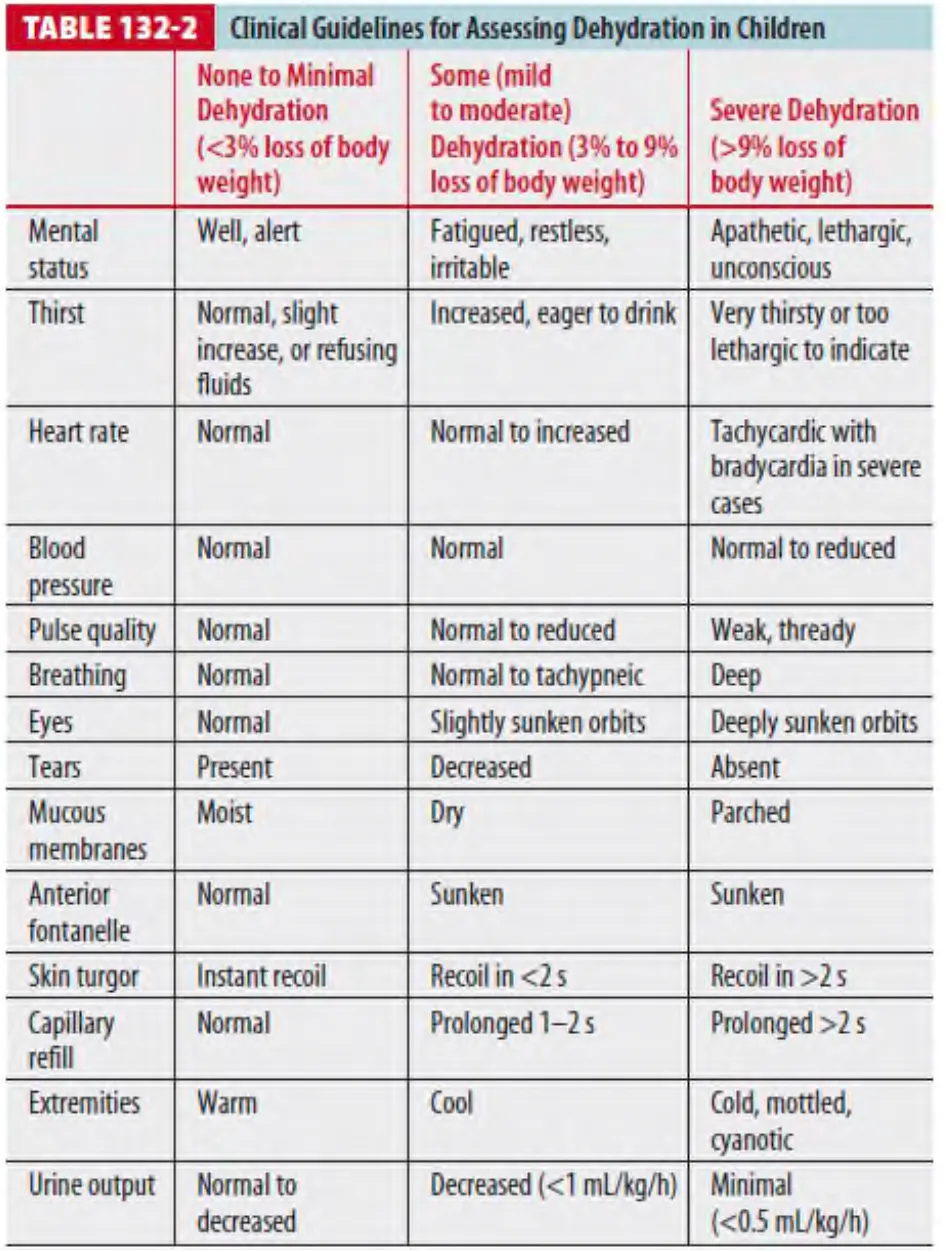
Table 132-2에 탈수의 흔한 증상 및 증후가 나와 있다.
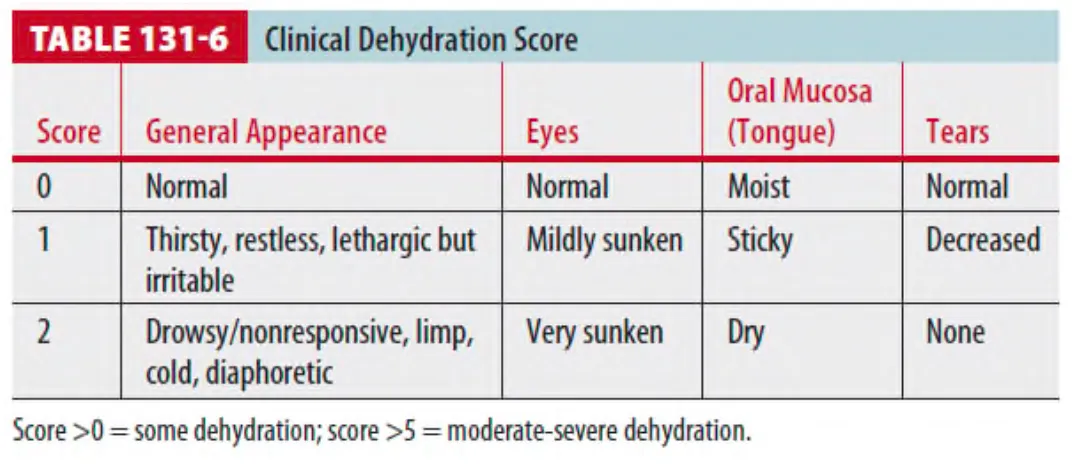
* Table 131-6에는 탈수에 대한 간단한 scoring system이 나와 있다.
(1) Tachycardia and tachypnea
1 보상성 쇼크에서는 혈압이 정상일 수 있으나 비보상성 쇼크에서는 혈압 저하가 동반될 수 있다.
2 호흡수의 증가는 중등도, 중증 탈수에서 대사성 산증의 진행으로 나타날 수 있다.
(2) Mental status change, lethargy, hypotonia : 심각한 탈수나 전해질 이상을 의미한다.
(3) Etc.
1 유아에서는 fontanelle의 확인 (Flat or sunken)
3 입술의 마른 정도
5 피부의 온도나 색 및 탄성
2 눈물의 유무
4 침 분비 저하
6 Capillary refill time 등.
3. Laboratory evaluation
(1) 탈수 정도의 평가를 위한 기본적인 피검사는 일반적으로 필요하지 않다.
(2) 많은 연구에서 피검사와 탈수의 중증도와는 큰 관계가 없다고 나왔기 때문이다.
(3) 수액 투여를 위해 정맥을 확보하거나 전해질 이상의 증후가 있는 경우, DKA와 같은 이상이 예측되는
경우 혈장 전해질 농도를 측정해야 한다.
(4) 소아에서 의식 저하가 보이는 경우 BST를 측정하고 저혈당을 빠르게 교정해야 한다.
IV. Initial treatment of dehydration
•
수분 보충은 3가지 방법으로 시행한다. 1. Oral / 2. Nasogastric / 3. Parentral
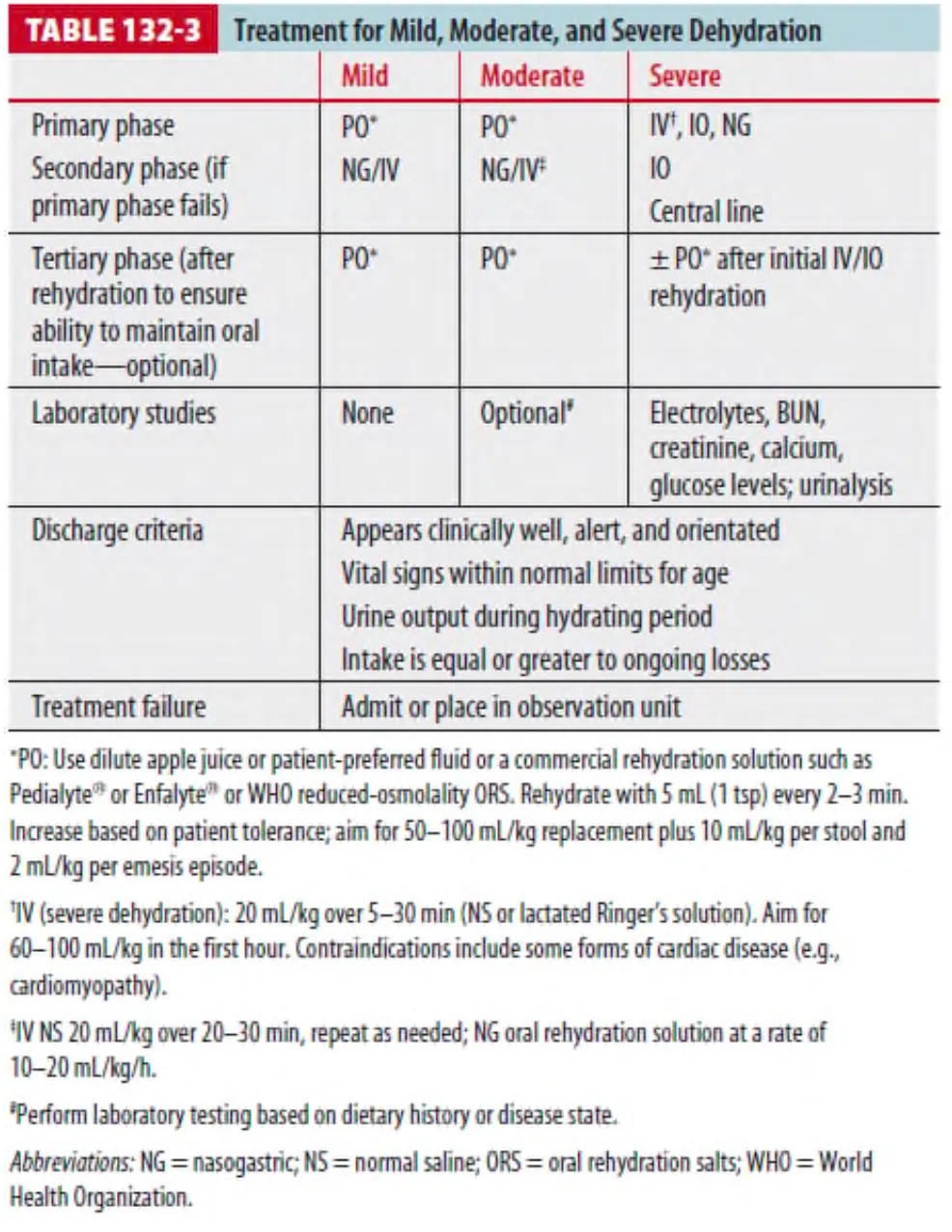
* 탈수 정도에 따른 수액 요법은 Table 132-3 에 정리되어 있다.
1.
Mild to moderate dehydration
(1) 경증, 중등도의 탈수는 경구 혹은 비위관을 통한 수액 투여로 회복 가능하다. (2) 구토 환자에서 IV 수액 보충과 NG tube 통한 hydration에 대한 연구에서
NG tube를 통한 수분 공급이 부작용이 더 적고, 케톤뇨에서의 회복이 빠르다고 한다.
2. Moderate and severe dehydation
(1) 환아가 경구나 비위관을 통한 수액 투여가 어려운 경우 혹은 중증 탈수는 짧은 시간 안에 다량의
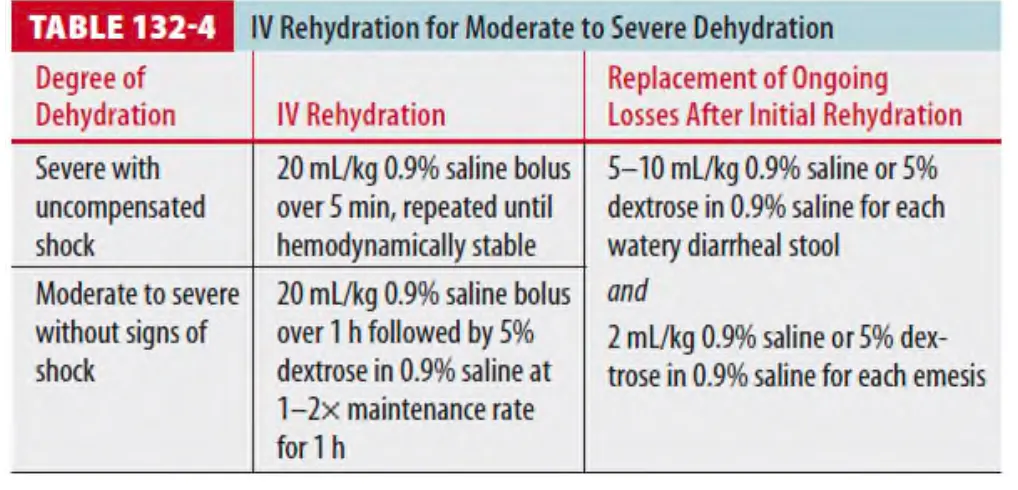
즉각적인 수액 투여가 필요하다. 이에 대해서는 Table 132-4에 정리되어 있다.
(2) 심한 탈수 (Severe with uncompensated shock)
1 초기에 20ml/kg의 isotonic solution(0.9 NS, lactated Ringer's)을 5분에서 10분 간격으로 bolus
투여하며, 혈역학적으로 안정이 될 때까지 반복한다.
2 금기가 되는 기저질환이 없는 경우 첫 한 시간 내에 60ml/kg 이상이 필요할 수도 있다.
(3) 쇼크를 동반하지 않은 중등도의 탈수 (Moderate to severe without signs of shock)
1 20ml/kg의 수액을 한 시간 동안 bolus로 준다.
2 kg당 50 to 60ml의 수액을 1시간 동안 공급하는 rapid or ultrarapid 방법은 20ml/kg over 1hr로
투약하는 기본적인 방법에 비해 병원 입원 기간이 길고, 아프리카에서 시행한 연구에서는 사망률이
더 높았다.
V. Maintenance treatment
1. The primary formula for daily fluid requirements is calculated as follows
(1) For the first 10kg : 100ml/kg/d (4ml/kg/h)
(2) For the second 10kg : 50ml/kg/d (2ml/kg/h)
(3) For each kg>20kg : 20ml/kg/d (1ml/kg/h)
•
Na+ : 2 to 3mEq/kg/d
* K+ : 2 mEq/kg/d
For example :
10-kg baby requires : 100mL × 10kg, or a total of 1000 mL/d.
20-kg child requires : (100mL × 10kg) + (50mL ×10kg) = 1500mL/d.
40-kg child requires : (100mL × 10kg) + (50mL×10kg) + (20mL×20kg) = 1900mL/d.
2. HypoNa는 IV 수액 치료에서 가장 흔한 인위적 합병증이기 때문에 유지 수액으로는 isotonic fluid를
사용하는 것이 중요하다. 예를 들자면 normal saline with 5% dexrose (5DS)
VI. Disorders of sodium
1. Hyponatremia (Na+ < 135mEq/L)
(1) Osmolarity (275~290mOsm/kg, 정상) 확인 : pseudo-hyponatremia 감별
(2) 주요 원인 : GI losses and water intoxication (Hypotonic repalcement fluids)
(3) Sx.은 acute하게 120mEq/L 아래로 떨어질 때에 주로 발생
1 신경계 증상(N/V, HA, mental change, seizure 등)
2 근육계통 증상(weakness, muscle cramps, lethargy)
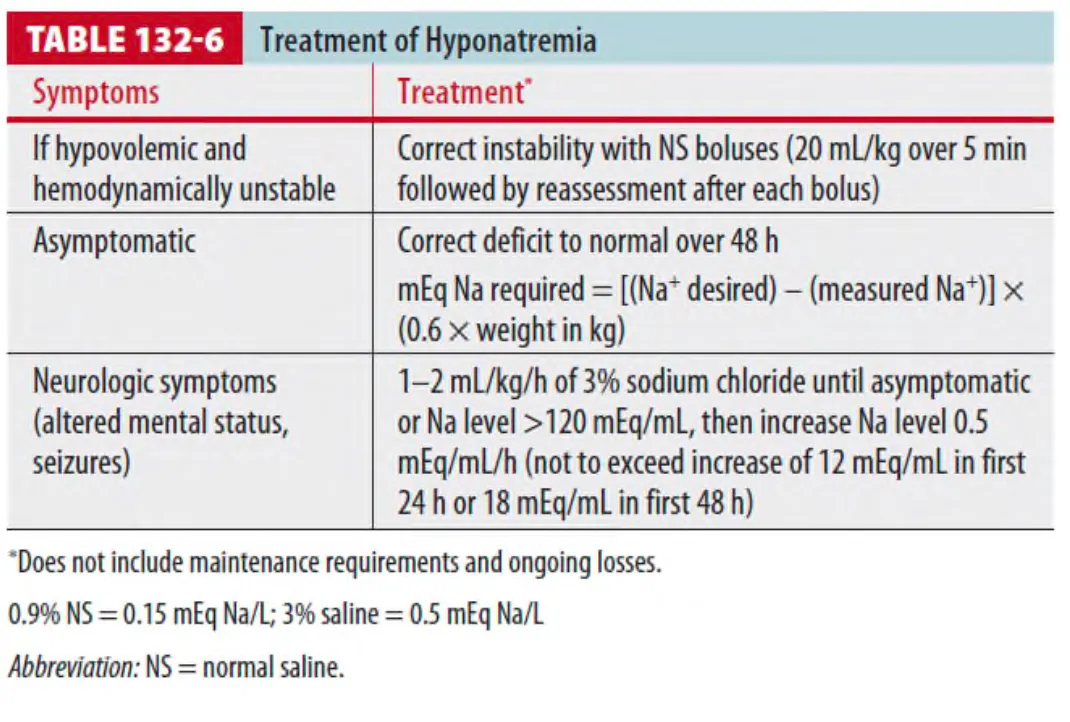
(4) 치료 (Table 132-6)
•
Sodium level이 빠르게 교정되는 것을 주의해야 한다.
1 심각한 신경학적 증상(혼돈, 의식 장애나 경련 등)은 주로 Na+<120mmol/L에서 발생하며,
이러한 경우 신경학적 증상이 호전될 때까지 빠르게 교정하거나, Na+ level이 120mmol/L에 도달하게
교정한다.
2. Hypernatremia (Na+ > 145mEq/L)
(1) 주요 원인
1 탈수(GI or renal loss, insensible loss, 가장 흔한 원인은 diarrhea)
2 간혹 sodium의 과다 섭취
(2) Na+>160mEq/L이면 permanent neurologic sequelae가 생길 수 있으므로 주의해야 함!
(3) 증상 : 의식변화, 위약감, 운동실조, 과다반사증, 경련, ICH, 혼수, 사망 등
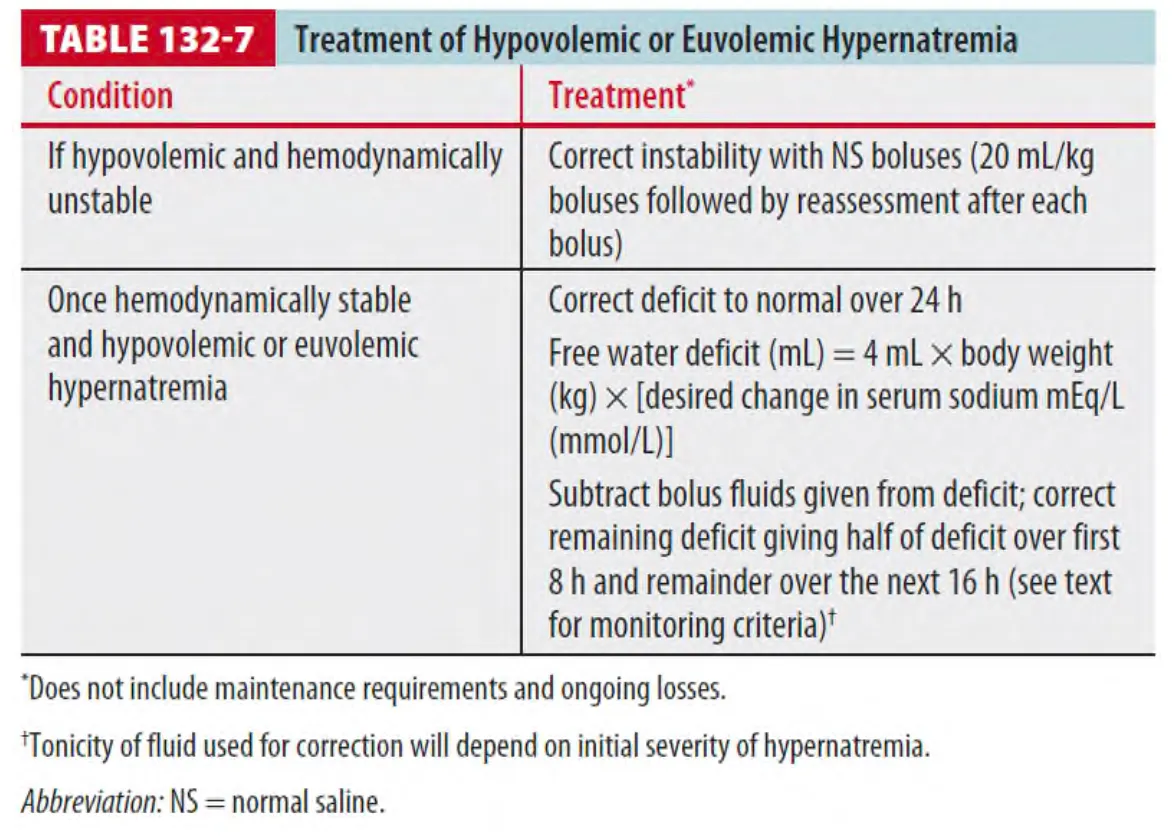
(4) 치료 (Table 132-7)
•
Sodium level을 점진적으로 교정하여, brain edema나 central pontine myelinolysis을 예방한다.
VII. Disorder of potassium
1. Hypokalemia (K+<3.4mEq/L)
(1) 주요 원인 : 많은 양의 구토, 설사 (그 외에도 loop diuretics, DKA 등이 있다.)
(2) Sx. : muscle weakness, ileus, cardiac conduction disturbances
(3) 치료
1 대부분 경구투여 (2 to 5mEq/kg/d divided bid or tid, maximum: 40mEq/dose)
IV therapy가 필요시에는 0.2 to 0.3mEq/kg/h
2 응급상황(HypoK induced resp. insufficiency, cardiac manifestations)
: 0.5mEq/kg/h with ECG mornitoring
: 농도가 60mEq/L를 넘는 경우 혈관통을 유발하므로 C-line을 통해 주입해야 한다.
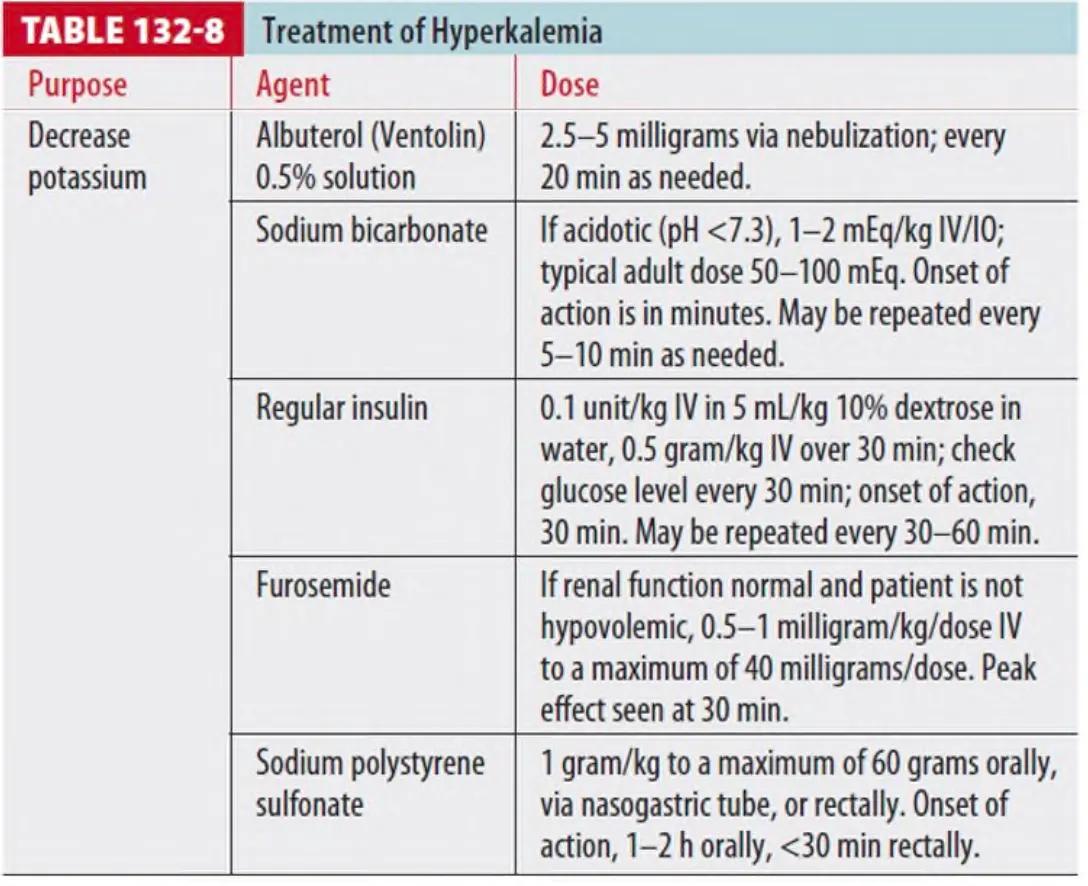
2. Hyperkalemia (K+>5.5mEq/L)
(1) 주요 원인
1 혈액을 채취하는 중에 생긴 용혈 (Most common)
3 횡문근융해증
5 열사병
7 종양융해증후군
9 Adrenal corticoid insufficiency
(2) Sx.
2 신기능 장애
4 화상
6 외상
8 Hemolytic anemia,
10 K+ sparing diuretics
1 Cardiac conduction delay
: Tall T wave → PR interval 증가 → QRS widening → Sine wave
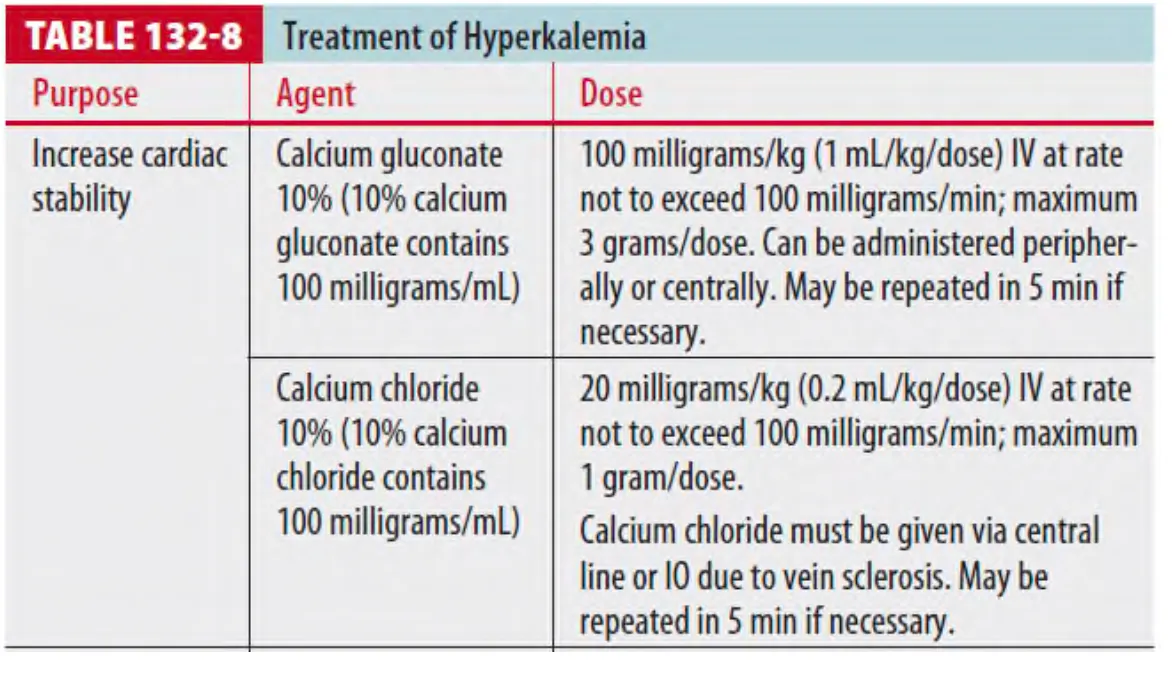
(3) 치료 (Table 132-8)
VIII. Disorder of calcium, magnesium
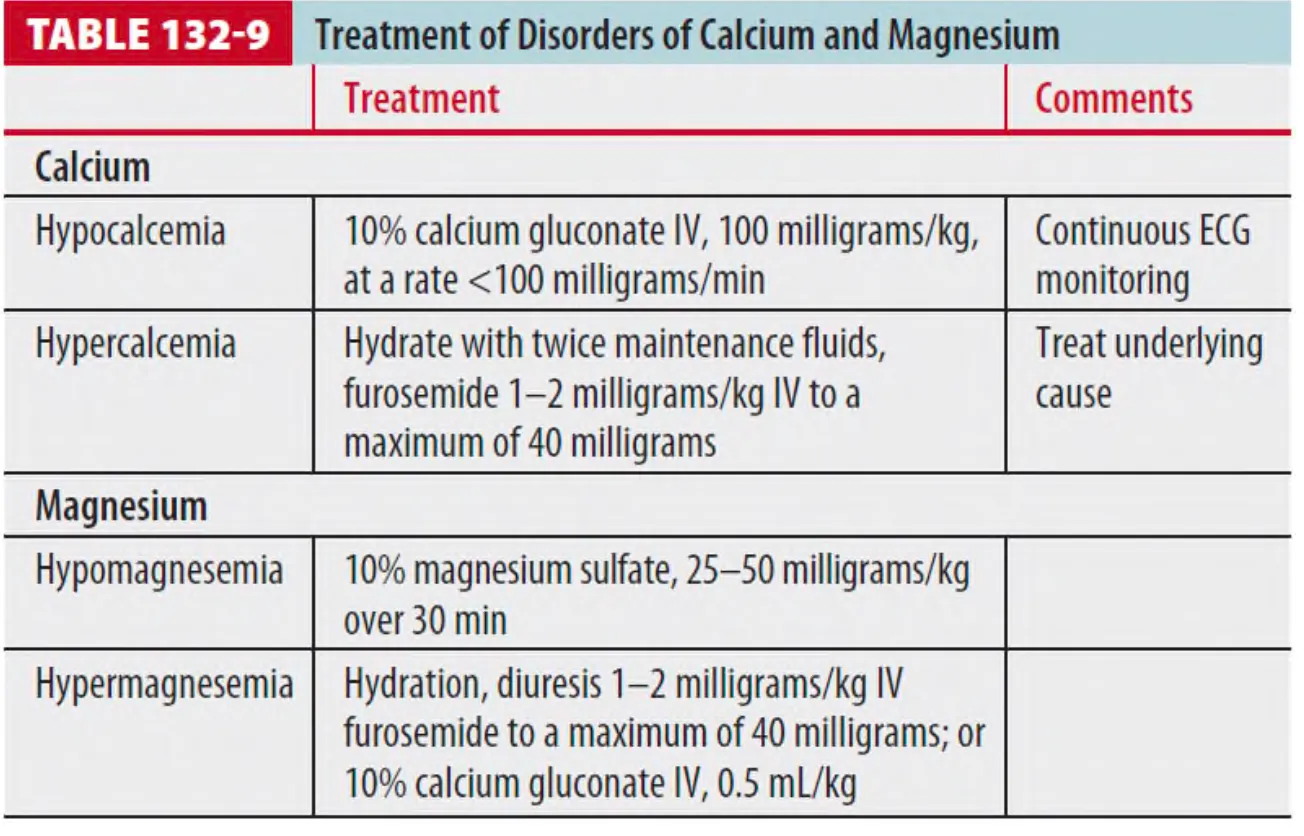
1. Hypocalcemia (Ca2+ < 8mg/dL(2mmol/L) or iCa2+ < 4.4mg/dL(1.1mmol/L))
(1) 주요 원인 : 우유 수유하는 아이 (Phosphate가 높아서 Ca2+ 감소유발), CRF, 과호흡
1 Hypoparathyroidism : Idiopathic, 갑상선 수술 후, Mg 결핍과 연관
2 End-organ resistance to parathyroid hormone : Vit. D 결핍과 연관
(2) 치료 (증상 있을 때만) : Calcium gluconate 10% 100mg/kg (100mg/min 미만의 속도로)
2. Hypercalcemia (Ca2+ > 11mg/dL)
(1) 주요 원인 : Lymphoreticular system을 침범하는 malignancy
(2) 치료 : 급성기에서는 aggressive IV hydration부터 시행 (Maintenance의 두 배)
3. Hypomagnesemia (Mg2+ < 1.5mEq/L)
(1) 주요 원인 : GI or renal losses, hypercalcemia, hypophosphatemia
(2) Sx. : hypocalcemia 증상과 유사, Torsades de pointes
(3) 치료 (경련, 부정맥 발생시) : 10% MgSO4 25~50mg/kg
4. Hypermagnesemia (Mg2+ > 2.2mEq/L)
(1) 주요 원인 : Exogenous ingestion (제산제, 변비약)
(2) 치료(증상 있을 시에) : Hydration, Ca gluconate 0.5ml/kg IV, Dialysis (CKD 경우에는)