A. Introduction
1. 혈소판 이상은 petechia, 점막출혈
2. 응고 이상은 자발적 혹은 대량 출혈 증상이 특징적
B. Acquired platelet defects
•
혈소판의 감소 혹은 혈소판의 기능 저하
•
증상
: 점출혈 (혈류가 제한되는 주로 하지)
: 자반 (Purpura)
: 점막출혈 (코피, 잇몸출혈)
: 월경과다, 객혈, 혈뇨, 혈변 등
: Deep tissue bleeding이나 hemarthrosis는 드묾
B1. Thrombocytopenia
•
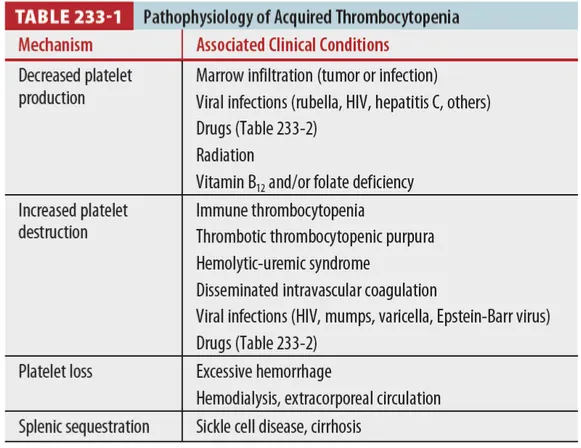
Platelet 수 감소는 mechanism이 불분명하며 여러 원인이 있다 (Table 233-1)
•
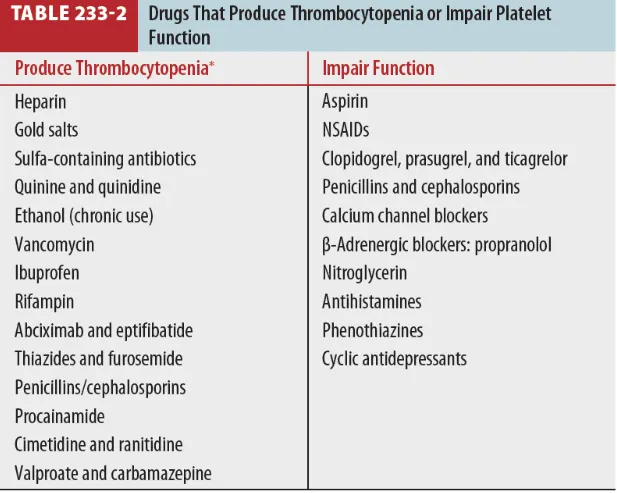
많은 약제에서 PLT 감소 혹은 기능 저하를 유발하므로 drug Hx가 중요 (Table 233-2)
•
CBC, PBS 통해서 혈소판 모양, 다른 혈액질환 여부, pseudothrombocytopenia 확인
•
혈소판 감소 단독인 경우 HIV, HCV 감염 확인이 필요하며, 원인이 명확하지 않는 경우 hemolysis 나 DIC에 대한 평가가 필요함
•
Plt 10,000~20,000/mm3 이하일 경우 자발성 출혈 risk 증가 (ex. ICH)
•
연령, 동반질환 (신질환, 간질환 connective tissue ds, HTN, petic ulcer) 생활 습관 등도 출혈 위험인자
•
특별한 질환을 제외하고, 출혈이 없는 환자에서는 Plt 이 10,000/mm3 미만일 때 Plt 수혈을 고려
(1) Immune Causes of Thrombocytopenia(ITP)
•
혈소판 표면의 glycoprotein(Gp IIb/IIIa) 공격하는 antiplatelet Ab가 혈소판이나 megakaryocytes 파괴
•
PLT 수는 적지만, 남아있는 PLT 기능은 보전됨
•
Primary (Idiopathic)
: 모든 연령에서 발생, 남녀 유병률 같음 (예외 30~60세에는 women predominant)
: New (진단 후 3개월), Persistent (3~12개월), 만성 (12개월 이상)으로 분류
: 성인 primary ITP 대다수는 만성으로 진행
•
Secondary (autoimmune disorder, infectious, drug exposure)
•
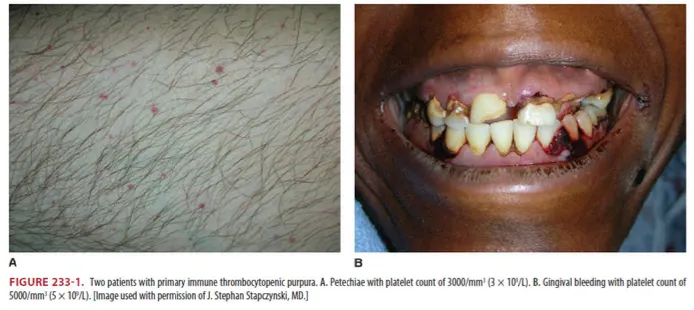
증상 : Petechial rash, Mild epistaxis, Gingival bleeding, Menorrhagia (Fig 233-1)
•
검사
: CBC는 PLT 제외하고 정상, 출혈이 있으면 경한 빈혈도 동반 가능
: PBS는 모양은 정상이나 수가 감소.
: BM bx는 임상적으로 비정형적이지만 않으면 필수는 아님.
•
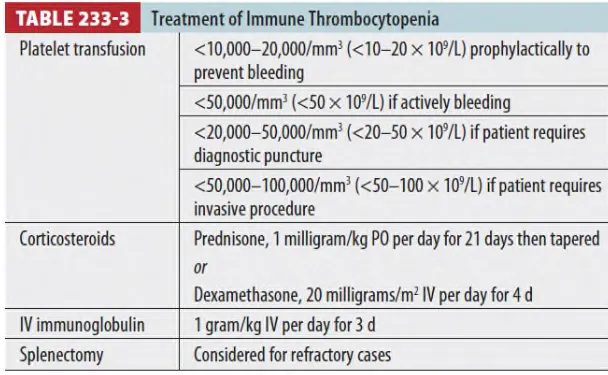
치료 → Bleeding risk에 기반함 (Table 233-3)
: Plt 5만 이상에서 대량출혈은 흔치 않음
: 대개 3만 미만에서 치명적 출혈 발생 - 이 수치를 기준으로 치료 시작
: 60세 이상, 이전 출혈 과거력, 만성질환, 지혈에 영향을 주는 약물사용 등의 위험인자가 있을 경우 3만 이상에서도 치료를 고려
: 소아 ITP 환자 2/3 이상은 진단 6개월 이내 자연적으로 완치되며, 선행하는 바이러스 감염이 대부분 존재, MMR 백신이 ITP 발병과 연관성도 있음 (1/25000)
: 심각한 출혈이 거의 없어 치료는 대부분 필요 없고, 외상 같은 출혈위험을 피하도록 한다.
★ First-line : Corticosteroid or high dose dexamethasone, IV immunoglobulin
★ Second-line : Splenectomy, rituximab, thrombopoietin receptor agonist
•
대량 출혈의 경우 지혈과 함께 IV corticosteroids, immunoglobulin 및 2~3배 용량의 혈소판 수혈 치료를 동시에 한다.
(2) Drug-Induced Immune Thrombocytopenia
•
원인 : 약이 면역매개 PLT 생성억제 혹은 파괴를 증가 (Table 233-2)
•
임상양상은 ITP와 유사하나 thrombocytopenia는 더 심하다.
•
약 복용 시작 후 5~14일에 나타나며, 원인 약물을 중단하면 plt 수는 대개 정상화 된다.
•
Heparin induced thrombocytopenia는 plt 수는 감소하나 역설적으로 plt 활성화로 hypercoagulation 상태 (Ch 239 참고)
(3) Nonimmune Causes of Thrombocytopenia
•
여러 원인에 의해서 유발된다. (Table 233-1)
(TTP, HUS, thrombotic microangiopathy, dilutional thrombocytopenia, DIC, HELLP synd, ecalmpsia, infection, Splenic sequestration 등)
•
만성 간질환 환자의 70%는 thrombocypopenia가 있다.
•
의미 있는 출혈이 없다면 수혈은 추천되지 않음
(단 요추천자, liver Bx, 수술 등 invasive procedure 시에는 PLT 50k 이상 유지해야 함)
B2. Functional platelet disorders
(1) 여러 질환에서 PLT 기능 저하가 나타난다. (Table 233-4)
(2) Myeloproliferative disease에서는 Plt 수가 정상이거나 늘어나도, 대개 기능 저하가 있다.
•
Plt 기능 저하 때문에 출혈이 지속될 수 있어 acute bleeding에서는 PLT 50,000/mm3 이상 유지 위해
수혈 고려
(3) Macroglobulinemia 등의 질환에서는 증가된 점착성 단백질이 PLT 기능을 방해.
•
심한 출혈의 경우 plasmapheresis가 필요하다.
(4) 여러 약제들이 PLT function에 영향을 미친다. (Table 233-2 & 5)
•
Aspirin이 대표적이며 비가역적인 PLT aggregation의 장애를 가져온다.
•
기타 NSAID, Clopidogrel, Ticlopidine도 일시적인 Plt adhesion 및 aggregation에 문제를 일으킨다. (Ch 239 참조)
(5) Thrombocytosis (PLT>500,000/mm3)
•
염증반응, 암, polycythemia, postsplenectomy 환자에서 관찰된다.
•
PLT 기능은 기저질환에 따라 정상일 수도, 혹은 비정상일 수도 있다.
•
출혈이나 혈색전증과 관련있을 수 있으나 흔하지는 않다.
C. Acquired coagulation disorders
•
기저질환과 자가면역억제가 원인
C1. Liver disease
(1) 급성/만성 간질환에서 혈액검사에서 응고 이상을 동반하는 경우가 흔하다.
(2) Hepatocyte는 factor VIII, vWF을 제외한 모든 응고인자 및 관련조절단백을 생성한다.
(3) PT, aPTT 연장이 진행된 간질환, 간경화에서 보이나 이는 출혈의 발생이나 중증도를 예측하진 못함.
(4) Active bleeding 시
•
packed RBC : 적절한 Hb 및 hemodynamic stability를 유지하기 위해 수혈
•
FFP & PLT
: Coagulopathy 혹은 PLT 6만 미만일 때 수혈
: 혈장 수혈의 경우 혈전이나 혈관 내 용적 증가로 portal HTN, 정맥류 출혈 악화를 초래할 수 있어 주의를 요함
C2. Renal disease
(1) 초기 신부전 : Procoagulant factors 증가, Tissue plasminogen activator의 감소
→ 혈전 생성 경향이 커짐.
(2) 만성 신부전 : Plt 기능 저하 (Endothelium에 부착, Aggregation 저하)로 인해 bleeding risk 증가
(3) PLT 수, PT, aPTT는 대개 정상이나 bleeding time이 증가
•
Uremic toxin 자체 혹은 약물제거능 저하로 PLT 기능 이상을 초래
•
투석 시 혈소판감소가 나타날 수 있고 투석 시 사용하는 heparin도 bleeding 유발
(4) Desmopressin
•
Uremic PLT dysfunction시 가장 흔히 사용
•
vWF 생성증가와 PLT aggregation을 돕는다. (0.3 mg/kg SC or IV)
(5) 기타 Plt 기능회복을 위한 방법
•
Cryoprecipitate
•
Conjugated estrogen
•
Erythropoietin (anemia 개선)
•
투석 (Toxin 제거)
•
PLT수혈만 하는 것은 수혈된 Plt가 이내 기능을 잃게 되어 비효율적이다.
•
심한 출혈 시에는 PRC 수혈 및 conjugated estrogen, desmopressin을 같이 사용
C3. Disseminated intravascular coagulation (DIC)
•
부적절하고 광범위한 응고체계 활성화
: 혈관 내 thrombin 생성
: small vessel thrombosis
: 응고인자 및 혈소판 소모를 발생
•
fibrinolytic 시스템이 활성화 되어 fibrin clot이 파괴되고 출혈 경향이 발생함
•
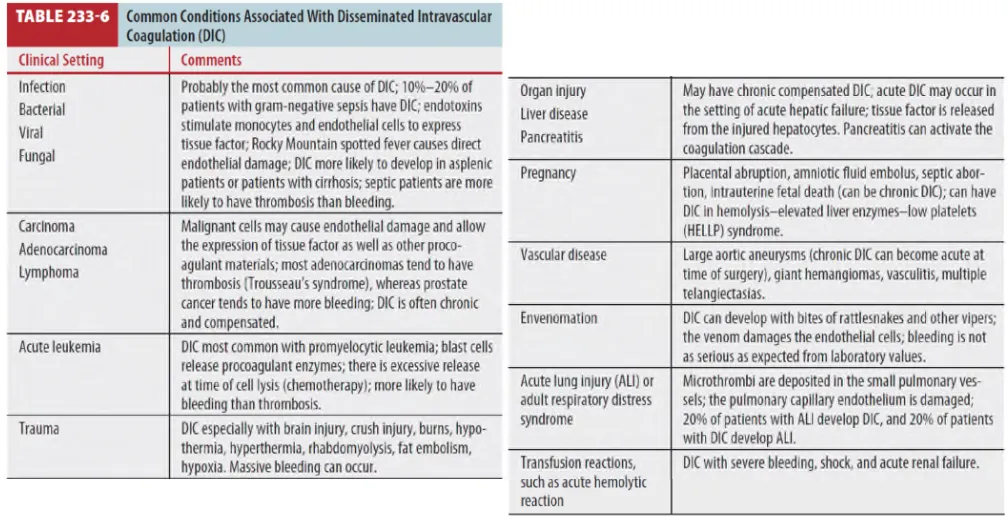
다양한 선행 유발 원인이 있음 (Table 233-6)
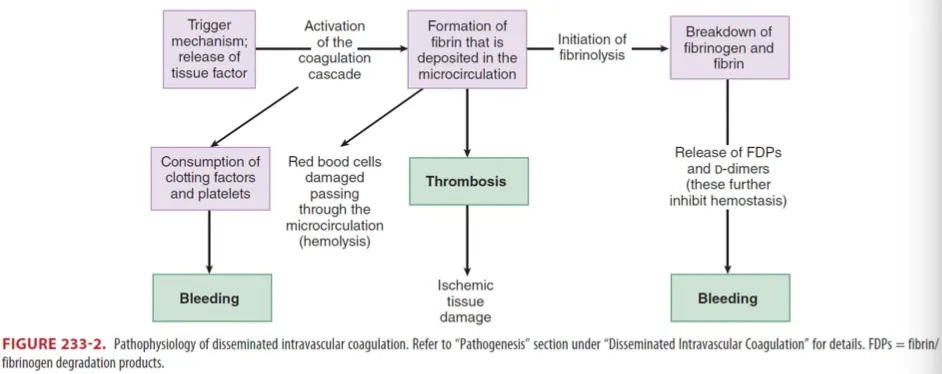
(1) Pathogenesis (Fig. 233-2)
•
손상을 입은 endothelial cell wall은 intrinsic clotting cascade를 활성화시킴
—> thrombin 생성 및 intravascular fibrin clot deposition이 일어난다.
•
Thrombin 생성이 증가됨으로써 anticoagulant protein (protein C, S, antithrombin)이 소비되고
thrombosis, ischemic tissue damage가 더 진행된다.
•
Thrombin과 fibrin 생성은 tissue plasminogen activator와 counter regulatory fibrinolytic
system을 간접적으로 활성화시키며, fibrinolysis가 일어나면 clot이 분해되고 출혈이 발생.
(2) Clinical Feature
•
원인 질환에 따라 임상양상은 다양
•
Hypercoagulation dominant (Ex. sepsis)
: ischemic end-organ failure 징후, cutaneous gangrene, thrombotic purpura
•
Hyperfibrinolysis dominant (ex. leukemia) : Petechiae, Ecchymoses, Oozing, 혈뇨
•
외상, 산과적 합병증과 연관 시 hypercoagulation 및 hyperfibrinolysis 모두 작용해서 major bleeding을 유발
(3) Laboratory Findings
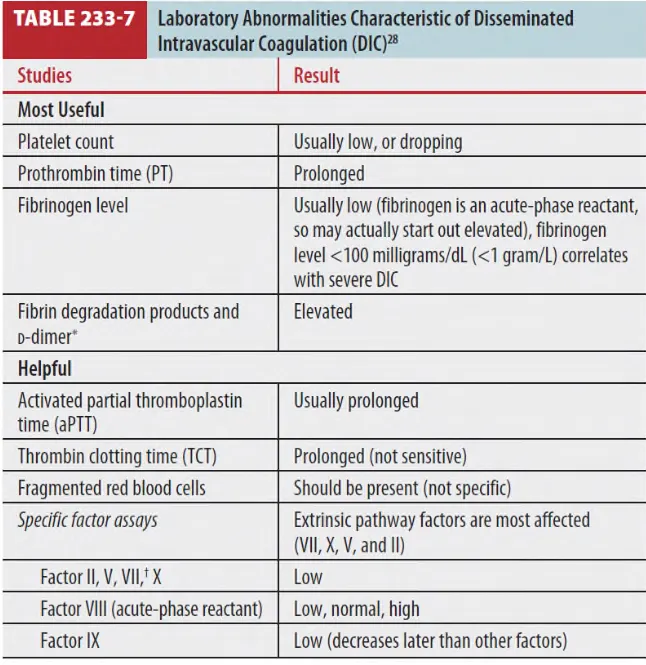
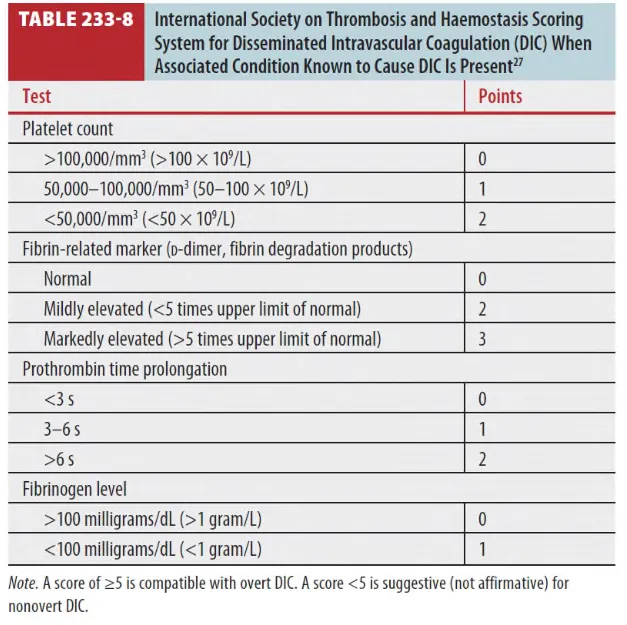
•
Table 233-7, Table 233-8. DIC scoring system
•
Thrombocytopenia : Most common
•
Fibrinogen 저하 : Acute-phase reactant로 DIC 초기에는 정상이거나 상승할 수 있음
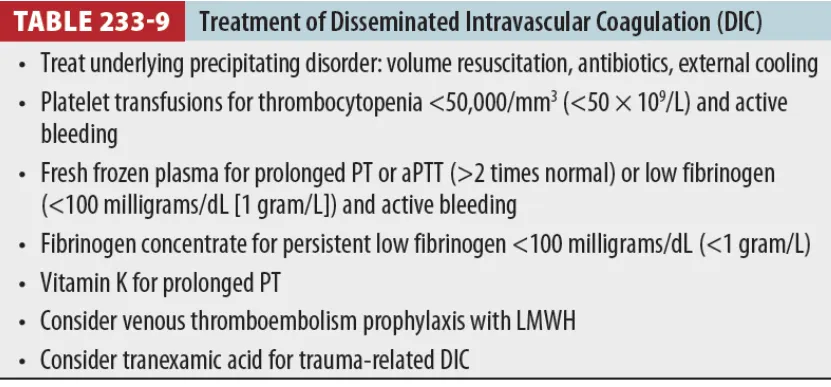
(4) Treatment (Table 233-9)
•
기저 질환의 치료가 가장 중요
•
수혈은 bleeding evidence 보일 때만
B4. Circulating inhibitors of coagulation (Circulating anticoagulants)
•
응고인자에 작용하는 항체를 의미, 저절로 만들어지기도 하나, 대개는 유전적 출혈 질환이 있는 사람이 수혈을 받았을 때 발생
(1) Two most common inhibitors
•
Factor VIII inhibitors (specific) : Factor VIII에만 작용
•
Antiphospholipid Ab (nonspecific)
: Lupus anticoagulant, Anticardiolipin Ab 등. 여러 응고인자에 작용
(2) Factor VIII inhibitors
•
Hemophilia A에서 대부분 발생
•
Acquired hemophilia
: 드물며 85%가 노인
: 반 정도는 자가면역 (SLE, rheumatoid arthritis, ulcerative colitis), lymphoplroliferative
(multiple myeloma, macroglobulinemia, monoclonal gammopathy), allergic drug reaction
(penicillin, sulfonamide, phenytoin) 와 같은 preexisting disorder 있음
•
증상 : Massive spontaneous ecchymoses, 혈종, 혈뇨
•
Lab : 정상 PT, 정상 thrombin clotting time, aPTT↑↑
•
치료
: Steroid, IV immunoglobulin, cytotoxic agents, rituximab (Ab 생성 억제 위해)
: Aspirin, NSAIDs, IM injection 등은 피해야 함