결정적 증거는 손바닥, 손가락 등에서 옴진드기굴(수도)를 발견하는 것.
손바닥, 발바닥에 두꺼운 인설과 각화가 있다면 옴을 의심해야 함.
증상은 야간에 악화되는 극심한 가려움증
호발부위 : 손바닥, 경부, 음부
음낭에 구진이 출현하면 거의 옴이라고 진단해야 함.
치료
1.
가족도 같이 치료
2.
침구소독 (삶아서). 살충제
3.
퍼메트린 연고 (Permethrin) Omeclean cream 30g/tube :
자기 전 목욕 후 머리부분 제외한 전신에 바르고 잠.
일어나서 샤워나 물수건으로 닦아냄.
임산부, 수유부, 2세미만 안됨
1.
린단 로숀 (Lindane) : 목욕 후에 바르면 안 됨. 2세 이하에 바르면 안 됨. 임산부/수유부 안 됨.
2.
Uracin oint 50g/tube (Crotamiton) : 목욕 후 얼굴과 두피제외하고 잘 건조된 피부에 바름. 1일 1회
A. 옴의 특징
옴은 옴진드기(Sarcoptes scabie)가 피부에 기생하여 생기는 질환이다.
옴의 가장 큰 특징은 "밤, 취침 직후에 심해지는 가려움" 이다. 옴진드기는 야행성이기 때문에 밤에 가려움을 심하게 느끼게 된다.
환자들이 낮에는 그럭저럭 견딜만 한데, 밤에는 도저히 가려움이 너무 심해져서 못 자겠다고 호소하기도 한다면 옴을 의심해 볼 수도 있겠다.
이외에도 같이 자는 사람도 가려운지도 물어봐야 하며,
동물을 통해서도 옮을 수 있기 때문에 개나 고양이를 키우는지도 물어봐야 한다.
B. 피부 병변
출처: https://www.naxlex.com/nursing/study-guides/clinical-manifestations-1695732183
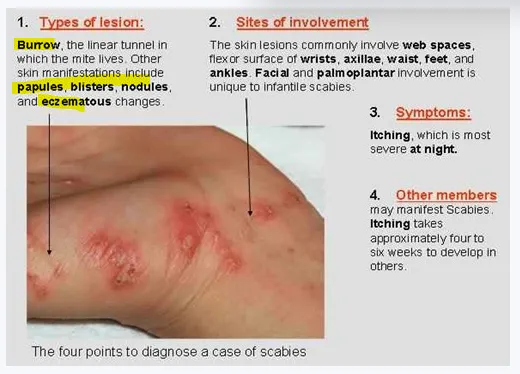
가장 중요한 피부 병변은 바로 수도 (Burrow) 이다.
옴진드기는 인체에서 기생해서 살기위해 굴을 판다. 그래서 터널모양 (linear tunnel) 의 병변이 확인이 되며 가장 특징적인 병변임을 기억해두자.
약간 융기된 회색~암갈색의 선상으로 나타나고, 많이 긁기 때문에 수포나 농포가 생기기도 한다.
특히 귀두와 고환의 결절성 병변은 남성에게서는 특징적인 임상양상이며,
주로 손가락 사이 등에서 흔히 발견되니 옴이 의심될 땐 환자의 피부를 구석구석 살펴보는 것이 중요하다.
B1. 옴의 임상 양상
전파 경로에 따라 다양한 임상 양상으로 나타날 수 있는데, 가장 특징적인 증상으로 보면 가려움증이다. 가려움증은 야간에 심하고 특징적인 수도/굴(burrow)을 피부에서 관찰할 수 있는 것이 특징이다.
옴의 임상 양상은 환자의 나이, 면역상태, 환경, 동반질환, 복용하고 있는 약물 등에 따라 다르게 나타날 수 있다. 이에 전형적인 옴(classic scabies)과 다른 임상 양상을 보이는 영유아 옴(infantile scabies), 딱지옴(crusted scabies), 결절옴(nodular scabies), 잠행옴(scabies incognito), 물집옴(bullous scabies)에대해 알아야 한다.
(1) 전형적인 옴
옴진드기에 대한 지연형 과민반응으로 심한 가려움증과 함께 작은 홍색 반점과 구진이 발생한다. 감염 후 가려움증이 나타나기까지의 잠복기는 4-6주까지 걸릴 수 있다. 이는 옴진드기의 외피와 분비물에 대한 과민반응이 가려움증을 유발하기 때문이다.
가려움증의 양상은 환자의 연령, 건강 상태, 기저질환, 옴진드기의 수, 전파 경로에 따라 다양하게 나타난다. 재감염의 경우, 잠복기 없이 수일 내에 가려움증이 발생할 수 있다. 옴 환자의 피부 병변은 굴의 분포와 일치하지 않을 수 있으며, 옴진드기에 대한 과민반응으로 인해 나타난다. 치료 후에도 피부의 과민반응으로 가려움증이 일정 기간 지속될 수 있다.
옴 환자의 가려움증은 항히스타민제에 잘 반응하지 않는 경향이 있다. 이는 옴의 가려움증이 주로 비히스타민성 가려움(non-histaminergic itch) 경로를 통해 발생하기 때문이다. 보체계를 통한 선천 면역 반응으로 비만세포가 활성화되어 가려움증을 유발한다. 히스타민보다는 tryptase, protease-activated receptor-2, TRPV1(transient receptor potential cation channel subfamily V member 1), TRPA1(transient receptor potential cation channel subfamily A member 1)의 증가가 확인되었다.
(2) 야간 가려움증
가려움증은 밤에 심해지는데, 그 이유는 옴진드기의 활동이 밤에 활발해지고, 그로 인해 피부손상이 일어나고, 진드기 분비물 또한 증가하기 때문이다. 또한 밤에는 descending noradrenergic system의 기능이 약화되어 가려움증을 더 심하게 느끼기 때문이다. 그러나 야간 가려움증은 옴 환자에 서만 특징은 아니며, 아토피피부염을 포함한 가려움증 환자들에게서 공통적으로 나타난다. 옴 환자의 야간 가려움증은옴이 제거되지 않으면 호전되지 않는다.
(3) 수도/굴
옴진드기는 각질을 영양분으로 하여 피부 각질층을 안에 굴을 파면서 알을 낳으며 이동하는데, 임상적으로 피부에 1cm 길이의 선상 병변의 형태로 관찰된다. 이를 수도/굴이라고 한다. 자세히 관찰하면 표면에 미세한 인설을 동반하며 끝부분이 약간 진하거나 융기되어 있는 양상을 보인다. 주름이 잡히는 곳, 손가락 사이, 손목 접히는 부위, 배꼽 주위에 서 잘 관찰되며, 남성의 음낭, 겨드랑이 등에서 흔히 관찰된다[3,5]. 각질층이 얇으며 털이 없는 부위가 굴을 만들기 용이하기 때문으로 생각된다.
(4) 영유아 옴
영유아 옴은 성인과 다르게 진행되며, 그 특성 역시 다르다. 대부분 건강한 성인에서 옴은 얼굴이나 손바닥은 침범하지 않지만, 영유아에서는 손발 바닥, 얼굴에도 결절, 구진,농포와 굴이 관찰될 수 있다. 이는 영유아의 피부가 얇고 각질층이 두껍지 않으며 면역시스템이 성인과 다르기 때문이며, 환경적인 요인도 복합적으로 작용하기 때문이다. 또한영유아 옴은 성인과는 다르게 진물, 가피와 같이 전형적인
옴과는 다른 임상 증상이 나타날 수 있다[13].
(5) 딱지옴
다량의 옴진드기가 존재하며 전염력이 매우 높은 옴의 임상 양상이다. 노르웨이옴(Norwegian scabies)이라고도 부른다. 대부분 신체장애 등으로 거동이 불편한 환자에게서 가려움증을 느끼지 못하거나 긁지 못하기 때문에 옴진드기 수가 기하급수적으로 증가하기 때문에 발생한다. 과다 각화증
이 있는 부위에 인설 1 g 당 4,000마리 이상의 옴진드기가관찰되며, 따라서 전염력이 매우 높아 신속한 진단과 적절한 치료가 중요하다. 딱지옴 환자에서는 전형적인 옴과는 달리 두피에도 병변이 관찰될 수 있으며, 손톱 밑에도 옴의 충체가 관찰될 수 있어서 꼼꼼하게 외용제를 바르는 것이 중요
하다. 전형적인 옴에 비해 치료기간이 길고 지속적인 관리와추적이 필요하고, 환자의 생활 환경과 접촉자 모두에 대한관리와 교육이 필요하다.
(6) 결절옴
구진보다 더 크고 단단한 결절의 형태가 겨드랑이, 사타구니, 그리고 음낭에 관찰된다. 결절옴은 옴진드기 항원에 대한 hypersensitivity reaction으로 발생하며 옴 치료 이후에도 수개월 동안 가려움을 동반하며 지속되기도 한다. 따라서 옴 치료뿐 아니라 결절에 대한 가려움증 국소 치료가 병행되어야 한다.
(7) 잠행옴
전형적인 옴 증상이 나타나지 않는 상태를 잠행옴이라고 한다. 옴 감염이 오랫동안 지속하였으나 환자는 가려움증이 없는 상태로, 다른 사람들에게는 감염력이 높은 임상양상이다. 이는 주로 환자가 스테로이드와 같은 약물을 복용하거나 기타 이유로 면역 반응이 저하되어 대식세포의포식(phagocytosis), 항원제시(antigen presentation),cell lysis 등의 기능이 저하되어 있는 상태에서 발생한다.환자는 지연형 과민반응이 일어나지 않아 전형적인 옴의가려움증이 나타나지 않는다. 따라서 이 형태의 옴은 진단과 치료가 어려울 뿐 아니라 전염 위험이 큰 상태로 간주되어야 한다. 환자가 전형적인 가려움을 느끼지 않기 때문에 피부 병변에서 굴을 확인하고 진단하는 것이 중요하다. 환자 피부에는 다수의 인설을 동반한 굴이 관찰될 수있다.
(8) 물집옴
옴 환자에게서 물집 형태의 피부 병변이 나타나는 특별한형태의 옴이다. 옴의 발생과 같이 물집이 함께 발생하여 옴치료 후에 물집이 호전될 수 있다. 물집이 관찰되는 부위는옴의 호발 부위에 관찰되고, 야간 가려움증이 동반되면서,성기 부분에도 피부 병변이 관찰된다. 이런 환자에게서 옴검사를 통해 옴의 충체나, 배설물, 알 등을 확인할 때 물집옴으로 진단할 수 있다.
물집이 발생하는 이유는 옴 감염증에 포도상구균(Staphylococcusaureus)의 감염이 동반되어 고름딱지증(농가진,impetigo)의 임상 양상을 보이는 경우가 있다. 이 경우에는세균에 대한 감염치료를 병행해야 한다. 그 외에 자가 항체(autoantibody)가 발생하여 물집이 발생할 수 있는 가능성도 있다. 옴진드기가 각질층을 손상시키며 이동하거나, 옴진드기에서 나온 분해효소에 의해서 피부 기저막(basement
membrane)의 항원이 노출되면서 자가 항체가 발생하거나,옴진드기에 대한 항체가 기저막에 대한 항체와 유사해서 항원유사성(antigen mimicry)으로 자가면역 물집이 발생할 수도 있다[14].
C. 진단
수도나 구진이 있는 부위에서 조직생검, 혹은 tetracycline 등을 도포하여 3분간 건조시킨 후 씻어내고 wood 등으로 검사하면 형광을 띠는 수도를 확인할 수도 있다.
검사를 하면 좋긴 하나, 옴에 대한 경험이 많은 의사는 임상증상 만으로도 옴을 진단하기도 한다.
옴 진단방법
확진을 위해서는 옴진드기 충체나, 알, 배설물을 현미경검사나 더모스코피(dermoscopy)를 통해 피부에서 확인하는것이 필요하다. 그러나 확진을 위한 검사는 검사기구가 갖춰져 있는 피부과에서만 시행할 수 있으며, 숙련된 피부과 의사가 하더라도 양성률이 높지 않아 임상 소견만으로 옴 치료를 시작하는 경우가 많다. 이에 옴 진단 및 치료를 위한 알고리듬이 도움이 될 수 있다.
C1. 피부 긁음 현미경검사(Microscopic test by skin scraping)
옴의 특징적인 임상 양상인 굴에서 미네랄 오일을 바른 후 외과용 칼로 각질을 긁어내어 현미경용 슬라이드에 올려 관찰하면 살아있는 옴진드기, 알, 진드기 배설물을 확인할 수 있다(Figure 1). 살아있는 옴진드기는 현미경상에서 활동적으로 움직이는 것이 확인된다. 알은 성체의 1/3 크기로 성체근처에서 투명하거나 안에 유충이 들어있는 상태로 관찰될 수 있다. 배설물은 성체나 알 근처에서 진한 색으로 관찰된다. 긁어낸 샘플이 충분하지 않거나, 적절하지 않은 부위에서 검사한 경우, 굴이 아닌 곳에서 긁어낸 경우 검사결과가 위음성일 수 있다.
C2. 더모스코피검사
휴대용 더모스코피를 이용하여 비침습적으로 옴진드기를 확인할 수 있어 최근 많이 사용되는 진단법이다. 임상적으로 굴이 의심되는 부위를 더모스코피로 확대하여 보면 0.3 mm 정도 크기의 성체가 굴의 끝부분에 갈색 삼각형 모양으로 관찰될 수 있다. 옴진드기의 더모스코피 소견은 옴진드기 끝부분의 진한 부분이 삼각형으로 모양이 마치 행글라이더와 같다고 하여 hang glider sign이라고도 하고, 제트기가 지나간 뒤에 구름 형태의 선이 보이는 것과 유사하다고 하여 jet with condensation trail이라고도 한다(Figure 2).
Figure 3. Adapted from Park J et al. Korean J Dermatol 2023;61:463-471, according to the Creative Commons license [7]. a)One of the following: (A) Skin contact with an individual diagnosed with scabies, (B) sexual contact with an individual diagnosed with scabies (especially nodular scabies), (C) brief direct contact with linens (such as towels, clothing, and bedding) used by an individual diagnosed with scabies (especially crusted scabies); b)One of the following: (A) Typical erythematous
papules or vesicles in a typical distribution including the periumbilical area, inner thigh, buttock, axilla, inner forearm, (B) multiple nodules in genital area or axilla, (C) multiple papules, vesicles, or pustules in an infant; c)Light microscopy, dermoscopy, or other high-resolution imaging techniques including could be used; d)In general, apply on the whole body, except the face and scalp, at least 30 minutes after taking a shower. For treatment of infants and older adults, it should be applied to the
lesion on the scalp and face; Recommended doses are as follows: 25 to 30 g (1 tube) for adults, 15 g (1/2 tube) for ages 6 to 12 years, and up to 7.5 g (1/4 tube) for ages 2 to 5 years; Cleansed out after at least 8 to 12 hours of application. Application is repeated after 7 to 10 days. For crusted scabies, 5% permethrin cream should be applied daily for a week, then twice weekly until any mite or egg is not identified. However, 5% permethrin cream is not permitted for use in patients aged <2 years and pregnant or lactating women in Korea; therefore, Centers for Disease Control and Prevention guidelines recommend using 5% permethrin cream in patients older than 2 months and pregnant or lactating women; e)For classic scabies, the recommended dose is 200 μg/kg twice weekly; For crusted scabies, ivermectin is administered on days 0, 1, 7, 8, 14, 21, and 28. Safety in patients who are pregnant or weigh <15 kg is not established; f)Apply repeatedly for 3 to 5 days (i.e., days 1, 2, 3, and 8), and leave on for at least 8 hours; it can be used for children and pregnant or lactating women cautiously; g)Emollients, H1 antihistamines, topical or systemic steroids (in selected cases), topical calcineurin inhibitors, and narrow-band ultraviolet B could be used.
옴 진단과 치료를 위한 알고리듬
Figure 3의 옴 진단과 치료를 위한 알고리듬은 옴 환자 진찰 시 의료진의 신속한 의사결정이 가능하도록 간단하고 명료한 진단 및 치료 알고리듬으로 옴퇴치국민건강사업의 학술연구위원회에서 제시하였다[7]. 접촉 병력은 옴 환자의 대부분에서 확인되는 중요한 요소로 옴 환자와 접촉한 적이 있으면서 가려움을 동반한 피부발진이 있으면 반드시 옴을 의심해야 한다. 옴 환자와 접촉한 병력이 있으면서 가려움증이나 피부 발진이 있으면 확진을 위한 현미경 검사나 더모스코피 검사를 시행하여 옴진드
기를 확인한다. 옴진드기 충체나, 배설물, 알을 육안으로 확인하면 확진된 옴 환자로 분류한다. 검사를 시행하지 못하였거나 검사에 음성 소견을 보이더라도 전형적인 피부 병변을 보이는 굴을 확인하거나 호발 부위에 관찰되는 특징적인 임상 양상이 있으면 임상적 옴 환자로 분류한다. 특징적인 굴이나 임상 양상이 없더라도 옴 환자의 접촉력이 있으면서 가려움증이 있는 경우에는 의심 옴 환자로 분류한다. 확진된 옴 환자, 임상적 옴 환자, 의심 옴 환자는 모두 옴 치료제인퍼메스린 크림을 도포하여 치료하도록 한다.
치료 후 2주, 4주 뒤에 경과 관찰하여, 가려움증이 새로 발생하거나, 병변이 악화되거나, 아직도 살아있는 옴진드기의 충체를 확인하면 치료 실패로 간주하고 다시 치료를 시작한다.
D. 치료
가장 효과적인 치료는 퍼메트린 크림이다. 자기 전에 전신에 발라준 후 아침에 일어나서 샤워를 깨끗하게 한다. 한번만 바르면 되며, 심할 경우에는 1~2주일 후 한번 더 발라준다.
보통 경미한 경우에는 한번의 치료만으로 완치가 되기는 한다. 매우 효과가 좋긴하나 6세 이하의 어린이나 임산부는 권장되지 않는다. 이외에도 10%크로타미톤, 감마벤젠 헥사클로라이드 등의 크림이 있긴 하지만, 퍼메트린 보다는 효과가 떨어진다.
다만, 크로타미톤 약제의 경우에는 유아나 임산부도 사용이 가능하다는 점을 기억하면 되겠다.
아울러 옴 환자는 생활적인 측면도 교정을 해야한다. 내복과 침구는 약을 바르는 동안 같은 것을 사용하며, 세탁을 하여 침구 등에 옴진드기를 죽여야 한다.
한 같이 자는 가족이나 파트너가 있으면, 가렵지 않더라도 예방적으로 크림을 바르는 것이 좋기 때문에 병원에서의 상담이 필요하겠다.
E. 경과
치료로 인해 옴진드기는 완치된 다 해도, 가려움은 남아있을 수 있다. 그래서 1주일 뒤 그리고 4주일 뒤에 f.u 하여 효과를 확인한다.
결론
옴은 증상 발현까지 시간이 길고, 임상 양상 발현 이후에도 가려움증만 치료하다가 옴 진단이 늦어지는 경우가 많다. 종종 다른 질환과 혼동되어 옴 진단이 지연되기도 한다. 실제로 옴은 초기 증상 발현 이후에도 가려움증 환자에만 중점을 둔 치료로 인해 진단이 늦어지는 경우가 흔하며, 이는 감염의 확산을 촉진한다. 옴 환자는 잠복기도 4-6주로 길 뿐 아니라 진단도 늦어지는 경우가 많고, 진단이 되기 전에는 일상 생활을 하며 주변인에게 전염이 되기도 하므로 옴을 의심하고 조기에 진단하고 치료하여 옴의 확산을 막는 것이 중요할 것으로 생각된다. 옴에 대한 인식이 높아지고 적절한 진단과 치료를 통해 옴의 확산을 막고 나아가 퇴치할 수 있는 날이 올 것을 기대한다. 이에 옴 진단 및 치료 알고리듬
이 임상치료에 도움이 될 것으로 생각한다. 그러나 옴 진단및 치료 알고리듬은 모든 옴 환자에게 적용하는 데에는 한계가 있으므로, 의료진의 지식과 임상경험을 기반으로 임상 아형, 검사장비 유무 등 의료환경 여건을 고려하여 적용되어야 할 것이다.
.png&blockId=a4d3b3b4-055b-4aac-8427-dd932bd026b1)