•
Tampone physiology는 effusion의 절대적인 volume보다 증가하는 속도가 더 중요
조그만 양이라도 빨리 고이면 금방 크리티컬한 존에 도달.
•
Pacemaker 삽입 중 심근 천공과 같은 상황에서는 적은양(50-100ml) 의 삼출액으로도 문제.
Malignant effusion 과 같이 천천히 늘어나는 심막 삼출은 2L 까지 있을 수 있음.
•
클리니컬 탐폰보다는 에코탐폰이 더 중요함
95% 이상의 정확도로 진단한 수 있다.
A. Echo findings
: 호흡에 따른 MV inflow 속도변화가 더 큰 것.
A1. Pericardial effusion
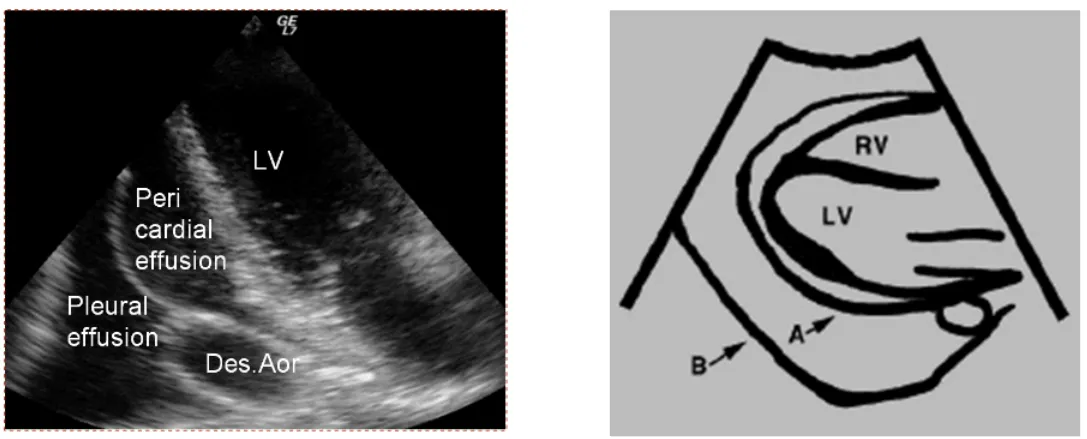
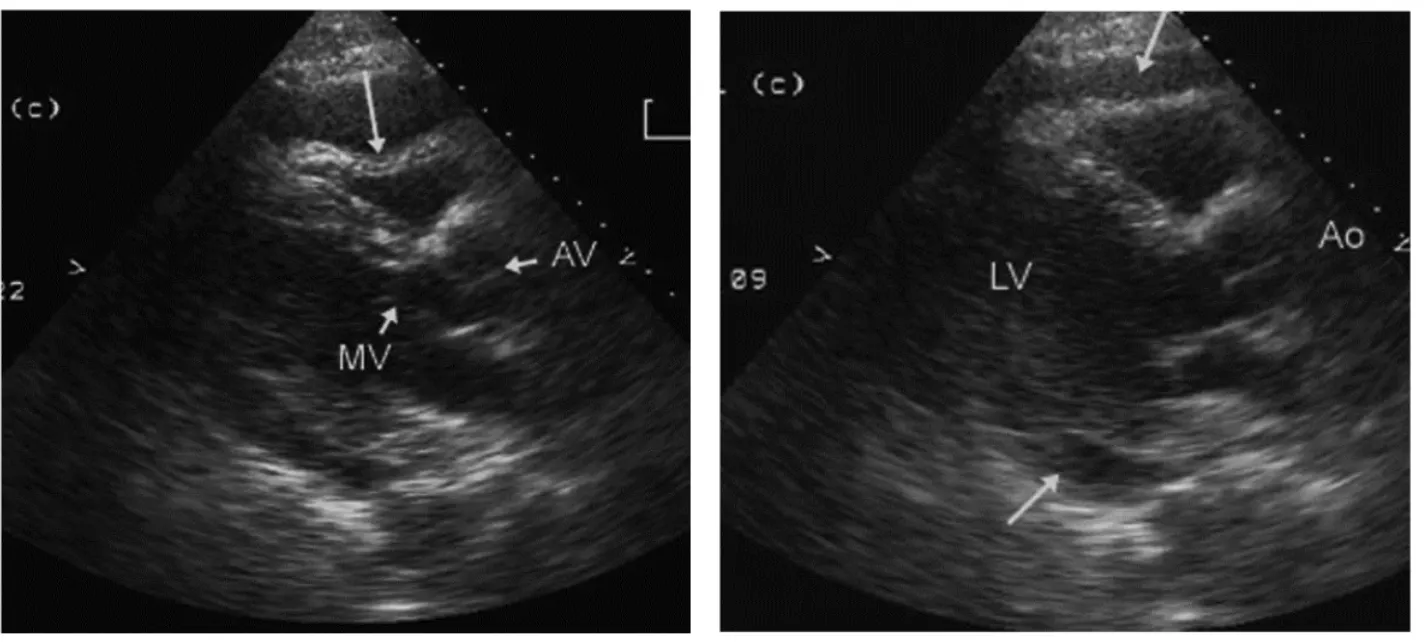
(1) pericardial effusion이 맞는지 확인
-> Aorta와 LV 사이에 나오는게 Pericardial effusion이고 그 뒤에 있는건 Pleural effusion.
또한 epicardial fat pad도 감별. Fat pad는 주로 앞쪽에서만 보이고 effusion은 앞뒤로 둘러싸고 있음.
(2) 정량적 평가
•
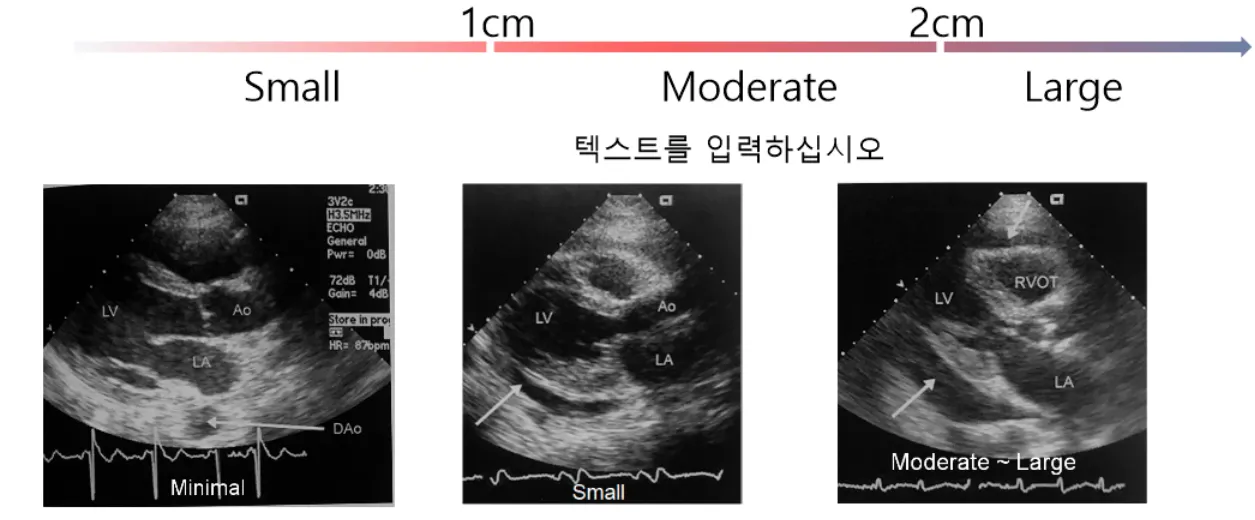
Effusion은 Diastole때 dependent portion, 주로 posterior wall 뒤쪽에 고인 effusion두께로 평가.
•
대략적으로 1cm, 2cm기준으로 small/mod/large로 나눔.
•
반드시 2 axis로 평가 필요
(3) 정성적 평가
대체로 effusion은 homogenous하나 종종 blood 아닌, Inflammation , infection 오랫동안 진행된 경우에는 septation이 져있고 약간 지저분해 보임.
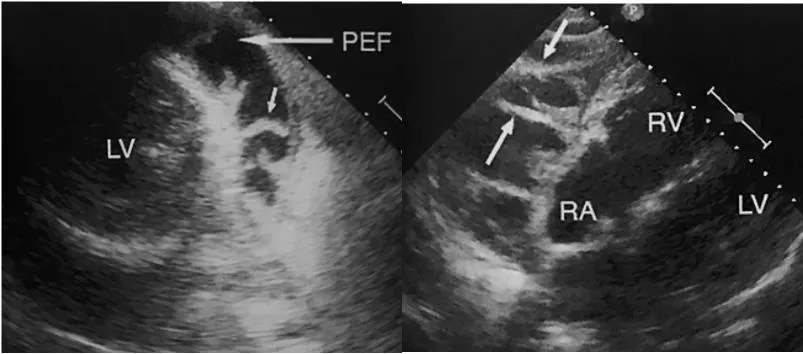
A2. RA systolic collapse (early finding)
•
PSLX, AP4C view에서 관찰
•
Early sign (높은 민감도와 특이도)
: RA가 RV보다 pressure 낮게 때문에, pericardial sac에 있는 fluid로 부터의 compression에 더 영향을 많이 받기 때문
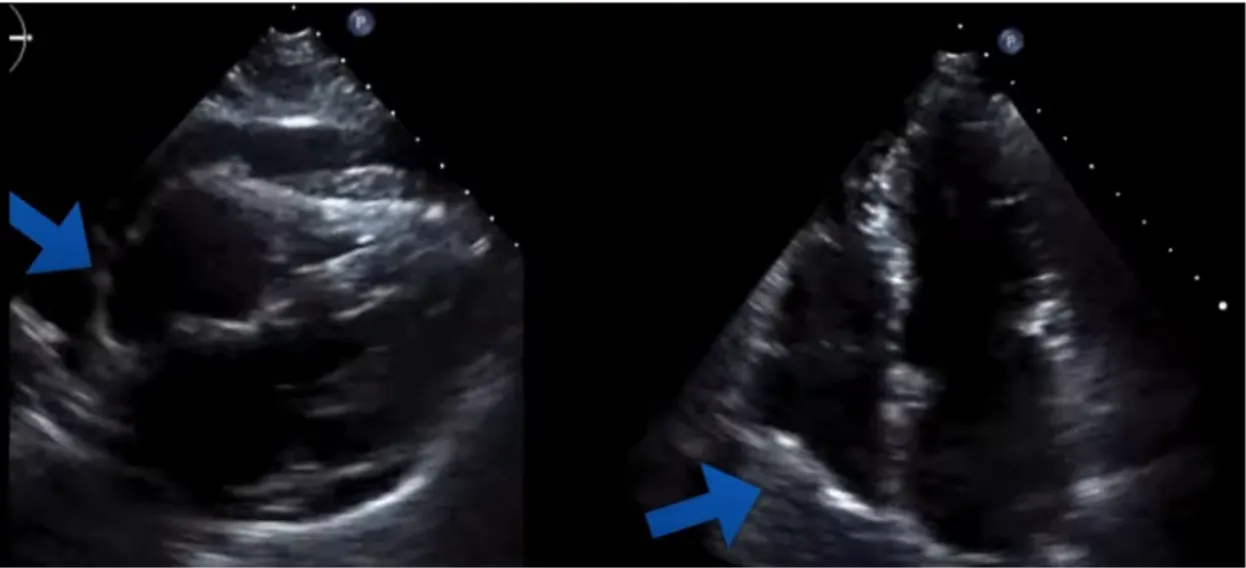
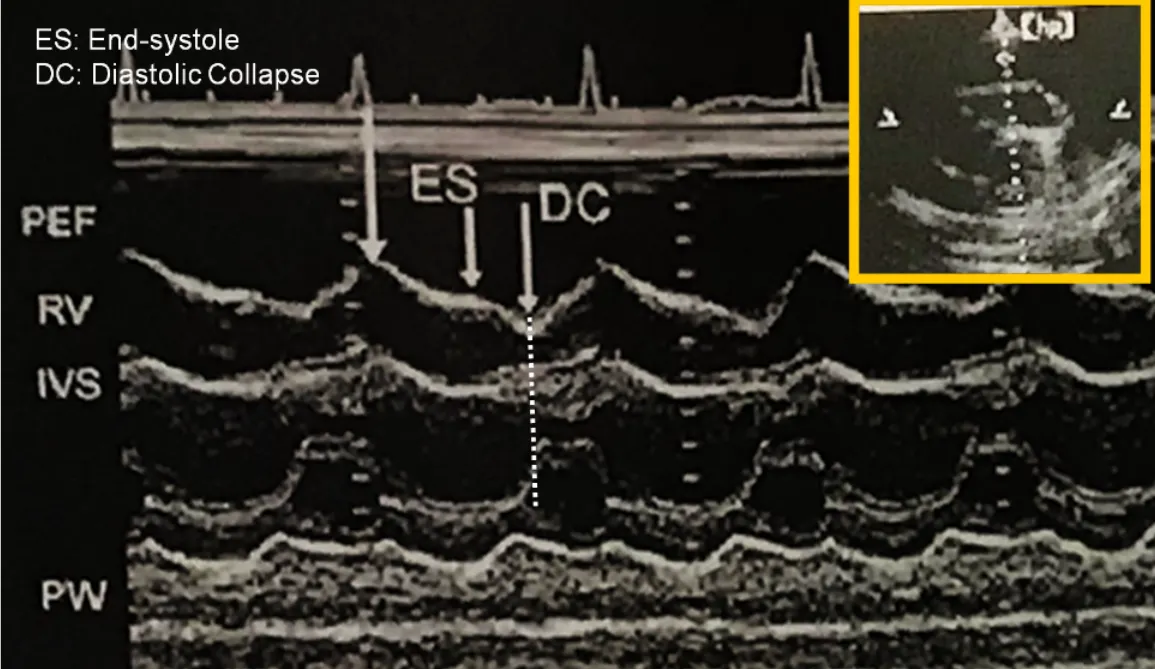
A3. RV diastolic collapse (most specific)
•
Most specific 한 sign (75~90%) 민감도는 48~60%
•
Long axis에서 RV free wall이 diastolic collapse 있는지 . 특히 early diastolic때
•
Early diastolic 때 venous return 이 가장 적은 상태에서 RV pressure 가 가장 적어 collapse 되었다가 Late diastolic(atrial kicking) 때 RV pressure 올라가서 다시 dilatation
•
Venous returen 들어오면서 late diatole(atrium kicking) 때는 편평해짐.
•
HR빠르면 평가 어려움->M mode
Early diastolic timing은 EKG상 T wave 이용하여 보는 방법(T wave끝)도 있겠으며 valve가 열리는 timing 을 보고 early diastolic 을 판단하는 것도 가능.
MV 열리는 시점이 diastole. 이때 RV free wall이 collapse하는 것 보임.
DC: diastolic Collapese
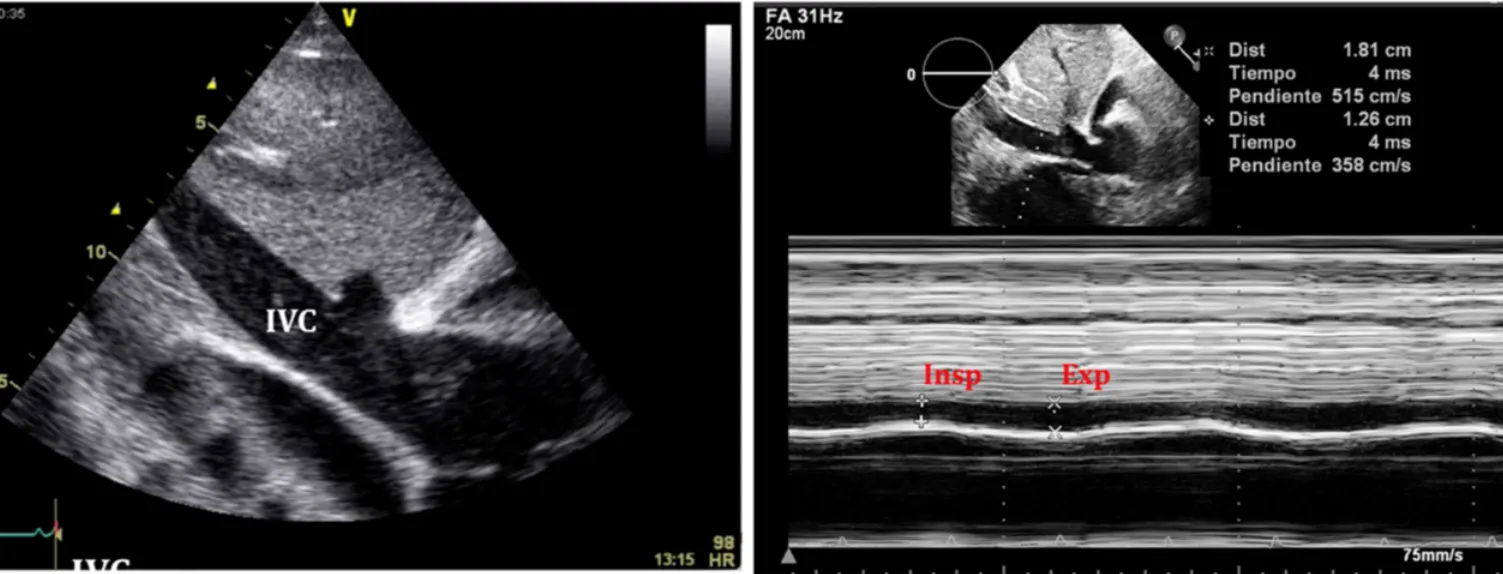
A4. IVC plethora (most sensitive)
•
Inspiration 시 IVC volume 이 감소가 일어나는 것이 일반적
•
IVC plethora 는 diameter 2cm 이상 에서 최대 직경이 50% 미만 감소 시를 말하는 것.
•
주의해야하는 건 trauma같은 hypovolemia의 경우는 안 나타나는 경우도 있음.
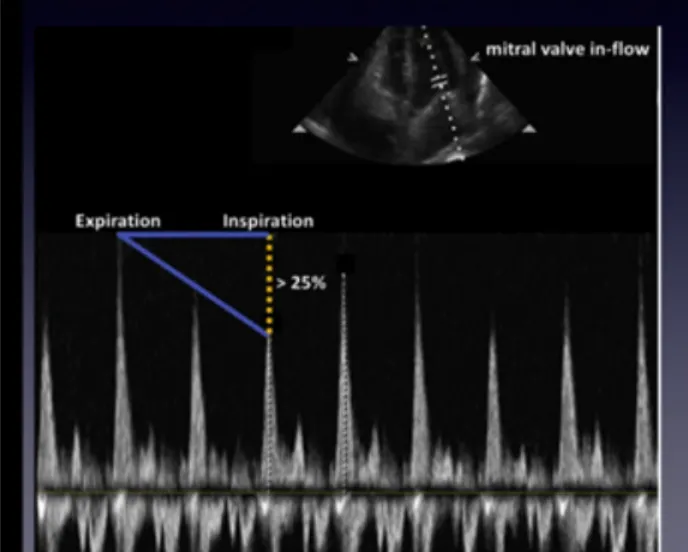
A5. 호흡에 따라 MV inflow velocity의 차이 발생
•
pulsus paradoxus의 대용으로 생각하면 됨.
•
A4C view에서 PW Doppler 적용하고 MV opening 에 커서위치
: 정상적으로라면 Exp& insp. 차이는 25%가 넘으면 안됨.
B. Pericardiocentesis
Clinical tampone + Echo 에서 Tamponade 명확하면 urgent 하게 해볼 수 있음.
Subclinical; echo상 tampone 이지만 clinical Sx.보이지 않는 경우. urgent 하진 않음.
Emergency Pericardiocentesis NEJM – YouTube
Ultrasound Podcast - Pericardiocentesis Microcast! – YouTube
Tamponade & Pericardiocentesis – YouTube
https://www.youtube.com/watch?v=T6Z9DvPPmXg
B1. 3 steps
1.초음파로 ideal위치찾기
1.
centesis
2.
Catheter
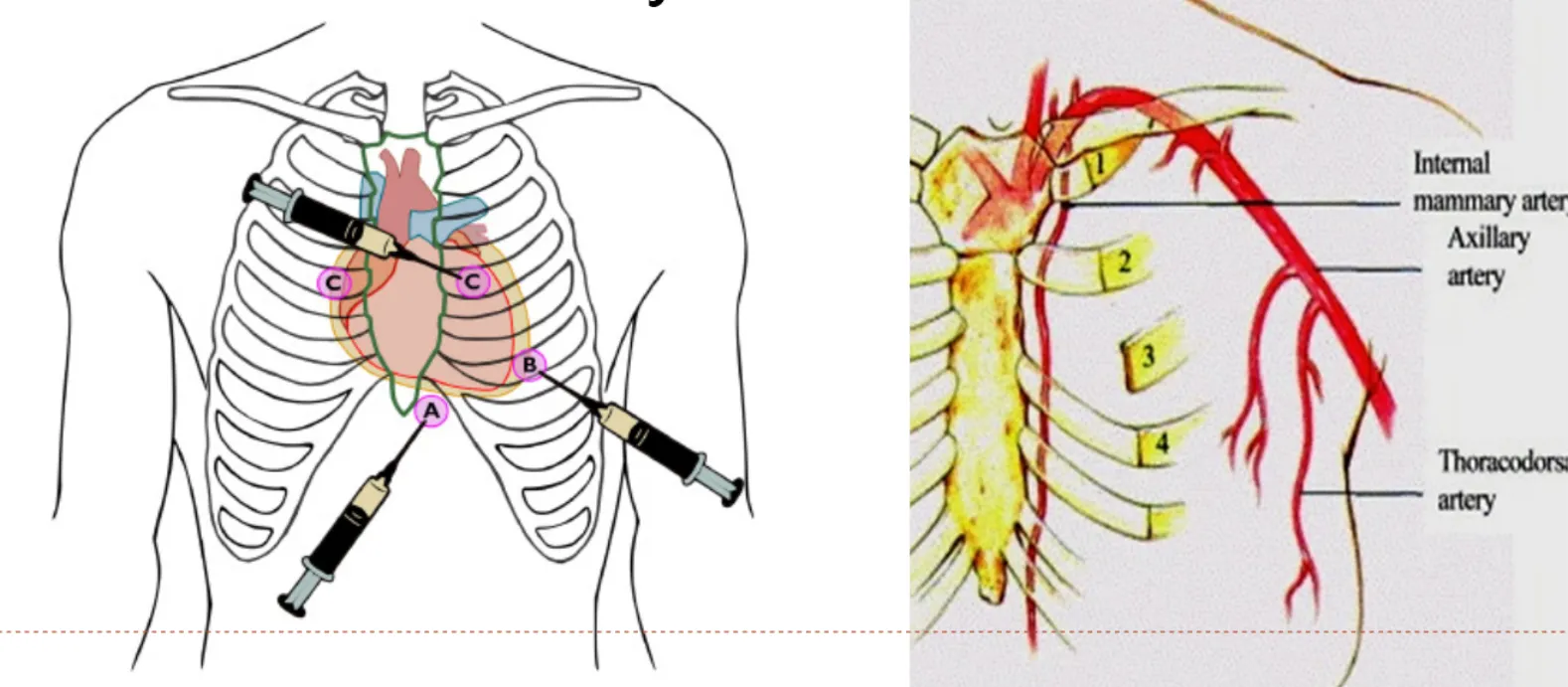
Ideal site for needle entry
Subcostal
Parasternal
Apex
Internal mammary artery: sternum border 3~4cm 옆으로 주행.
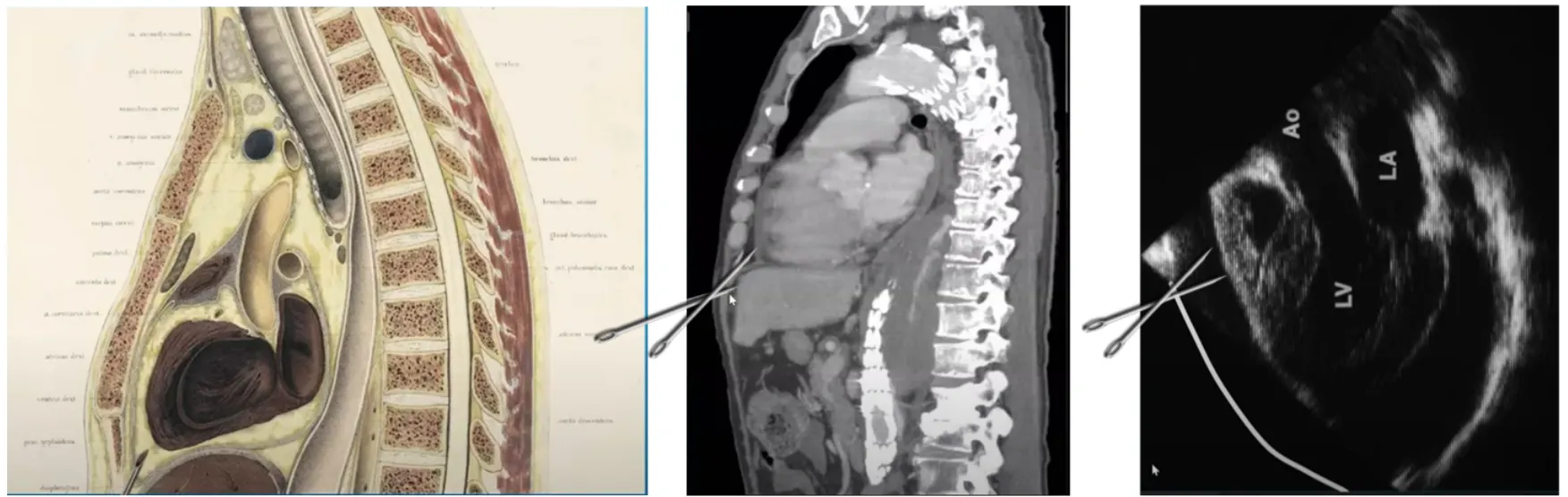
Subcostal technique
•
>익숙하고, 만약 응급상황에서 blind 로 해야된다면 가장 선호됨
단점으로는 liver 찌를 위험이 있고 찌르는 깊이가 깊음. 비만환자에서는 어렵
Subxiphoid 에서 insertion 하여 왼쪽 어깨쪽을 향해 넣음
Cartilage cage를 지나면 니들 앵글을 30도로 낮춘다
간 찌르지 않도록 조심
CT화면.초음파를 매칭해서 보면 알수있듯이 subcostal technique은 Liver 찌르기 쉬움
좀 더 superficial 한 각도, 적어도 45도~30도 각도로 넣어야 liver 찌르지 않고 pericardium 에 닿기 쉽다.
Parasternal technique
가장 가까운 위치이나 proximal LAD puncutre의 위험이 있고, internal mammary artery/intercostal vessel injury의 위험성이 있음
•
5,6번째 갈비뼈 위 경계선이자, Sternum margin 바로 옆에 needle insertion
•
피부에 직각으로 들어가야 함
•
Sternum margin에서 1cm 이상 옆으로 가게 되면 internal mammaryh vessel injury의 위험
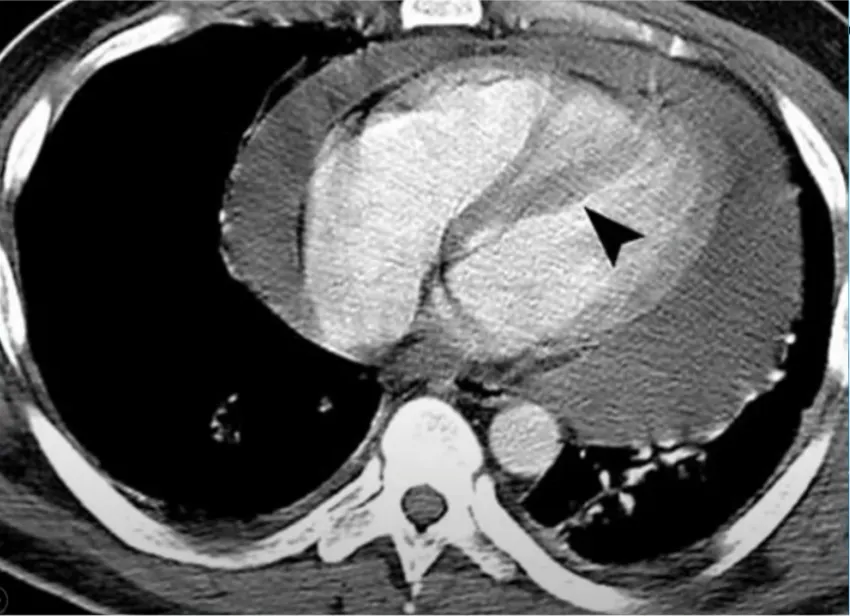
Rt.parasternal technique 도 사용할 수 있음
이 CT 의 case를 보면, apex와 Lt.paraternal 접근이 쉽지 않았음
->Rt.parasternal 통해 쉽게 해결하였던 케이스
Apical technique
얕기 때문에 선호되는 방법.
LV 가 두껍기때문에 혹시라도 myocardium puncture 해도 Cx 가능성이 다른데에 비해 낮음
-> 단점으로 기흉, 환자
5,6,7번째 ICS에서
Parasternal approach 에서 최소 5센치 옆
Rib 윗쪽 경계선을 타고 니들 전진