A. 신장의 Na 균형 조절
•
사구체를 통하여 여과된 나트륨을 신장 요세관의 분절에 따라 특이적으로 분화되어 있는 물질전달체(transporter)를 통하여 재흡수함으로써 나트륨 배설을 조절
•
성인은 일반적인 식사를 통하여 하루 150~300 mEq의 나트륨을 섭취
•
사구체 여과액이 하루 180 L ⇒ 여과된 나트륨의 99% 이상은 신장에서 재흡수
•
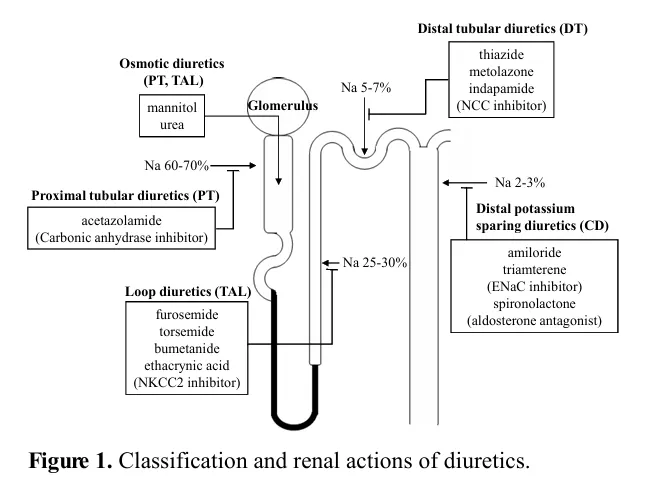
신장 요세관의 나트륨 재흡수 분절
근위세관 (proximal tubules, PT)
굵은 오름 부분(thick ascend ing limb, TAL)
원위세관(distal tubules, DT)
집합관 (collecting duct, CD)
⇒ 각 부위는 고유한 기전에 의하여 나트륨 재흡수에 관여한다
A1. 각 요세관 분절 별 Na 재흡수
(1) 근위세관 (PT)
•
사구체로 여과된 나트륨의 약 60~70% 재흡수
•
다양한 나트륨-공동 물질전달체를 통하여 등장성(isotonic)으로 재흡수
◦
나트륨-수소이온(NHE3)
◦
나트륨-포도당(Na-glucose cotransporter)
◦
나트륨-인산 (NaPi-2)
(2) 굵은 오름 (TAL)
•
두 물질전달체를 통해 여과된 나트륨의 약 25~30%가 체내로 재흡수
◦
NKCC2 (Na-K-2Cl cotransporter; bumetanide-sensitive sodium channel, BSC1)
▪
luminal membrane에 존재
▪
가장 강력한 이뇨제인 Loop diuretics 의 작용 부위
◦
Na-K-ATPase
▪
basolateral membrane)에 존재
(3) 원위세관 (DT)
•
NCC (Na-Cl cotransporterl)를 통하여 5~7%의 나트륨 재흡수
•
thiazide계 이뇨제가 작용하는 부위
(4) 집합관 (CT)
•
ENaC (epithelial sodium channel)라는 물질전달체를 통하여 여과된 나트륨 2~3%의 재흡수
•
amiloride 계통 이뇨제의 작용 부위
A2. 신장의 Na 배설 조절물질
(1) Na 재흡수 촉진
•
레닌-안지오텐신-알도스테론 (RAA)
•
항이뇨호르몬 (ADH)
•
인슐린
•
베타 아드레날린 수용체 (Beta agonist)
(2) Na 배설 촉진
•
알파 아드레날린 수용체
•
도파민
•
PGE2
•
심방나트륨이뇨인자(ANP)
이러한 호르몬 균형에 영향을 미치는 질환이나 약물은 Na 균형 변화 및 이뇨제의 효과에 영향
Ex) NSAIDs : PGE2의 합성을 억제함으로써 나트륨 배설을 저해하여 부종을 유발
이뇨제와 병용하는 경우 이뇨 효과를 저해한다.
A. 이뇨제 종류 및 작용기전
•
이뇨제는 신장에서 나트륨 재흡수를 막거나 배설을 촉진함으로써 요량을 증가시키는 약제
•
일반적으로 이뇨제가 작용하는 신장 부위에 따라 분류된다 (그림 1).
•
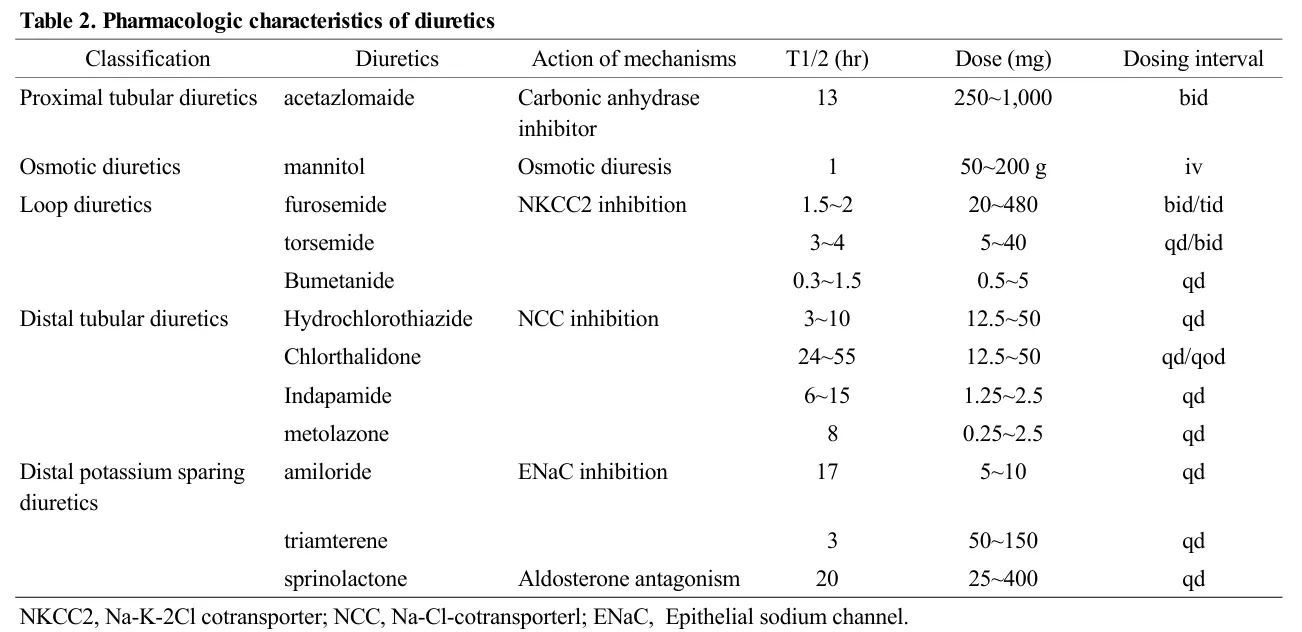
각이뇨제의 일반적인 약물학적 특성 및 투여법 (표 2)
A1. 근위세관 작용 이뇨제 (Proximal Tubular)
•
근위세관은 가장 많은 양의 나트륨 재흡수가 일어나는 부위
•
transcellular 및 paracellular 경로를 통하여 여러 종류의 물질전달체가 관여
•
이 부위에서 나트륨 재흡수를 막아도 보다 원위부에서 나트륨 재흡수가 증가
⇒ 근위세관에 작용하는 이뇨제의 이뇨효과는 미약하다.
(1 ) Acetazolamide
•
탈산탈수효소 억제제 (carbonic anhydrase inhibitor)
•
사구체에서 여과된 중탄산염의 재흡수에 동반된 나트륨 재흡수를 저해
•
이뇨효과가 매우 미약하므로 체액과다나 부종 조절의 일차적 선택 약제로 사용 안 함.
•
대사성 산증을 유발
◦
대사성 알칼리증의 치료에 사용
◦
대사성 알칼리증이 호흡성 산증을 악화시킬 수 있는 만성폐쇄폐질환(COPD) 환자에 동반된 부종의 치료에 선택적으로 사용
◦
녹내장 환자에서 안압 감소목적으로 사용
◦
고산병의 예방의 목적으로 사용
A2. 삼투압 이뇨제 (Osmotic)
•
사구체를 통하여 자유롭게 여과되지만 요세관에서 재흡수되지 않는 물질로서 형성된 삼투압 농도를 이용하여 이뇨를 유발하는 약제
(1) Mannitol
•
사구체여과율에 영향을 받으며 진행된 신부전에서는 반감기가 36시간까지 지연될 수 있으므로 사구체 여과율 감소에 따른 투여간격의 조정이 필요
•
AKI 의 예방 목적으로는 증거 불충분
•
급성 간질환에 동반된 뇌부종 및 급성 뇌압 상승의 조절에는 효과가 있음
•
다뇨를 유발하여 다량의 수분손실을 유발하기 때문에 고나트륨혈증, 혈량저하증 및 전해질 이상을 흔히 동반하므로 적절한 수액대치 요법을 필요로 한다
A3. 고리 이뇨제 (Loop)
•
가장 강력한 이뇨효과를 가지며, 임상에서 현재 가장 많이 사용되는 이뇨제이다.
•
NKCC2 (Na-K-2Cl cotransporter) 에 작용하여 나트륨 재흡수 저해
•
bumetanide, furosemide, torsemide, ethacrynic acid 등
•
신기능이 저하된 상태에서도 이뇨효과를 발휘하므로 만성콩팥병, 신증후군 등 대부분의 신장 질환과 사구체여과율이 50 mL/min 이하로 감소된 환자에서 선택적인 이뇨제로 사용된다
•
투여시기는 1회 투여의 경우 아침에 투여하고, 2회 이상 투여하는 경우 저녁에 투여된 이뇨제로 인한 야간뇨가 수면을 방해할 수 있기 때문에 가능한 오후 4~5시 이후에는 투여하지 않는 것이 바람직하다.
•
사구체여과율의 감소되거나 신증후군 환자에서는 요세관 내강에 도달하는 양이 감소하고, 간경변이나 울혈성 심부전의 경우 이뇨제에 대한 요세관의 반응도가 감소하기 때문에 동일한 이뇨효과를 얻기 위해서는 정상 상태보다 고용량을 필요로 한다.
•
굵은 오름 부분은 Mg2+, Ca2+의 재흡수가 일어나는 부위이므로 고리 이뇨제는 대사성 알칼리증, 저칼륨혈증, 마그네슘 및 칼슘의 소실을 유발
•
내이독성이 있으므로 aminoglycoside 같은 약제와 함께 사용하는 경우 특히 주의를 요하며, 고용량을 bolus로 정주하는 경우 독성 위험도가 증가하기 때문에 160~200 mg을 투여하는 경우 20~30분 정도에 걸쳐서 서서히 주입하여야 한다
•
소변 내 칼슘 배설을 증가시키기 때문에 악성종양의 고칼슘혈증의 치료제로 사용
•
굵은 오름 부분에서 Na 재흡수 억제는 신장 수질부의 삼투질 물질의 축적을 막아서 요농축능의 저하를 유발하며 자유수분 배설을 증가시키기 때문에 SIADH에 의한 저나트륨혈증에서 치료제로 사용될 수 있다.
(1) Furosemide
•
혈장에서 90% 이상 단백과 결합된 상태로 존재하기 때문에 사구체를 통하여 여과되지 못하고 근위세관의 유기음이온 수용체(organic anion transporter, OAT)를 통하여 내강으로 분비된 후 free form 형태로서 고리관에서 작용
•
신장에서 40~50%는 glucuronic acid와 결합하므로 50%만이 free form의 형태로 내강 내에 배설
•
생체이용률이 40~50% 정도이므로 경구 투여할 때는 정주 투여 시에 비하여 2배의 용량이 필요.
•
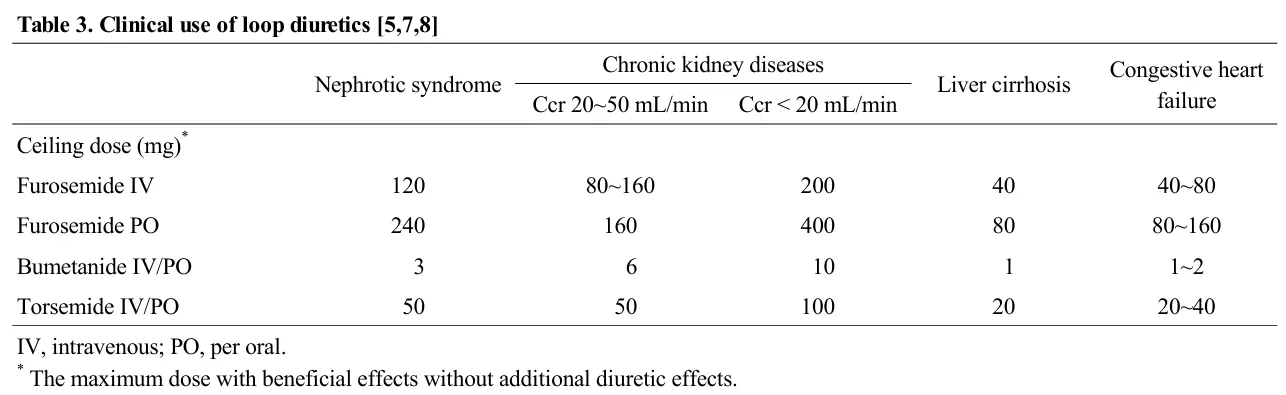
이뇨작용은 요세관 내강 내 free form에 의하여 일어나는데 내강 내furosemide의 농도가 일정 수준에 도달하면 더 이상 이뇨효과가 강화되지 않는 역치에 도달하게 되며 이때 필요한 이뇨제의 용량을 최고용량(ceiling dose)이라고 한다(표 3)
•
반감기가 1시간 정도로 짧기 때문에 반감기를 지나게 되면 이뇨효과가 감소한다.
⇒ 원하는 이뇨 효과를 얻는 용량에 도달하게 되면, 1회 투여용량을 올리는 것보다 투여빈도를 늘리거나 지속적인 정주 요법을 사용하는 것이 보다 적은 투여용량으로 효율적인 치료가 가능하다.
•
대부분 하루 1회보다는 2회 이상 투여하는 것이 효율적
(2) bumetanide, torsemide
•
주로 간에서 대사
•
경구와 정주 투여량이 동일
•
torsemide는 반감기가 3~4시간 정도 유지되기 때문에 하루 1회 투여가 가능.
A4. 원위세관 이뇨제 (Distal Tubular)
•
원위세관에서는 NCC (Na-Cl-cotransporter)를 통하여 5~7% 의 나트륨 재흡수
•
Thiazide 계열의 약제 : hydrochlorothiazide, indapamide, chlorothiazide, chlorothalidon 등
•
비 thiazide 계통 : metolazone
•
원위세관 이뇨제는 중등도의 이뇨효과
•
GFR < 50 mL/min 인 경우 단독으로는 이뇨 효과를 가지지 못함
metolazone은 중등도의 신기능이 저하된 환자에서도 단독사용이 가능
•
Thiazide 계열의 이뇨제는 부종의 조절 뿐 아니라 특발성 고혈압의 치료 및 울혈성 심부전 등 심혈
관계 질환에서 널리 사용된다
•
원위세관 이뇨제의 부작용으로는 대사성 알칼리증, 저칼륨혈증 및 저나트륨혈증
등 전해질 이상 그리고 당불내성, 고지질혈증 등 대사성 이상
•
원위세관 이뇨제는 칼슘 배설을 저하시키기 때문에 특발성 고칼슘뇨증이나 재발성 신결석의 치
료 및 신성요붕증의 보조적인 치료제로 사용된다.
A5. 원위부 칼륨보존 이뇨제 (Distal K sparing)
•
Spironoloacton - aldosterone 억제
•
Triamterne, amiloride - ENaC에 작용
•
요 칼륨 배설 감소 효과 → K sparing
•
이뇨효과가 크지는 않으나, 알도스테론 활성화가 부종이나 복수를 유발하는 LC나,
ENaC 가 비정상적으로 활성화 되는 Liddle 증후군에서 1차 선택약
•
Loop, Thiazide 이뇨제와 병행 시 Hypokalemia 위험이 감소한다
•
ACEi, BB와 함께 사용 (K 배설억제) 시 Hyperkalemia 위험도가 증가함
•
알도스테론은 K, H+ 배설 → 이뇨제로 억제 시 H+ 증가로 대사성 산증 유발 가능함.
B. 각 질환 별 이뇨제 사용
B1. Nephrotic SD
•
furosemide를 1차 약제로 사용
•
hypoproteinemia로 인해 고용량을 투여한다
B2. CKD
•
GFR 이 50 mL/min 이하로 감소하면 대부분의 이뇨제는 단독으로 충분한 이뇨효과를 나타내지 못하기 때문에 고리 이뇨제가 선택적으로 사용된다.
•
사구체여과율의 정도에 따라 투여용량의 조절이 필요하며 일반적으로 GFR의 감소가 심할수록 고용량이 필요하다.
◦
furosemide의 경우 심한 신부전에서는 투여량의 10~15%만이 요세관 내강 내에 분비되므로 이뇨효과가 감소하지만, 혈장 농도는 상승하므로 ototoxicity 같은 부작용의 위험도는 증가하
므로 이에 대한 주의를 요한다
◦
CKD에서 고리이뇨제는 체액과다에 동반된 고혈압의 치료, 고칼륨혈증이나 대사성 알칼리증의 교정을 위한 목적으로도 사용된다.
◦
원위세관 이뇨제 중 metolazone은 중등도 신부전 환자에서도 단독으로 효과적인 이뇨효과를 가지므로 이들 환자에서 고리 이뇨제와 병용요법으로 사용하기에 적합하다.
•
대부분의 이뇨제는 단독으로 충분한 이뇨효과가 없다 : Loop 제제 사용
B3. HTN, CHF
(1) 고혈압
•
특발성 고혈압에서 thiazide 계열의 이뇨제는 일차적 선택약제
•
Thiazide 이뇨제에 의한 혈압 강하효과는 고리 이뇨제에 비하여 월등
SBP 10~15 mmHg, DBP 5~10 mmHg 정도 감소
•
이뇨제의 혈압강하 효과는 초기에는 ECF 감소를 통하여 일어나지만
지속적으로 사용하는 경우 ECF는 정상으로 되는 반면 말초혈관 저항성을 감소시켜서 일어남
•
Hydrochlorothiazide의 경우 하루 12.5~25 mg을 하루 1회 투여한다.
•
ACEi 또는 ARB와 병용하는 경우 이들 약제의 혈압강하효과를 증강하고 고칼륨혈증의 위험도
를 감소시키므로 임상에서 흔히 이들 약제와 병용하여 사용
•
특이 질환이 없는 특발성 고혈압의 경우 이들 이뇨제가 일차적 선택제로 추천
•
원인이 발견된 이차성 고혈압의 경우 이뇨제가 치료제로 사용될 수 있다.
•
GFR 감소에 의한 체액과다가 고혈압을 유발한 경우 고리 이뇨제가 일차 약제
•
일차성 알도스테론증이나 Liddle 증후군에서는 spironolactone이나 amiloride 같은
집합관에 작용하는 약제가 선택적으로 사용.
(2) 울혈성 심부전
•
신기능이 정상인 경우는 thiazide 계열의 이뇨제 추전
•
GFR이 50 mL/min 이하로 감소된 신부전이 동반된 경우는 고리 이뇨제가 추천
•
digoxin 약제를 함께 사용하는 경우 이뇨제에 의한 저칼륨혈증이 digoxin의 독성 위험을 증가시키므로 주의
B4. 간경변 (LC)
•
복수 or 혈관확장에 의한 이차성 알도스테론증으로 말초부종 발생
⇒ 알도스테론 inhibitor를 일차 약제로 사용 (spironolactone)
◦
Spironolacton : 50 mg/day로 시작 ⇒ 점차 증량하여 400 mg/day 까지 가능함
◦
Onset이 24~48 시간이라 급성 부종 조절에는 사용하지 않음.
◦
이뇨효과 판단여부는 최소 1~2일 기다려야 함.
◦
고용량의 spironolactone 으로 충분한 이뇨효과 없으면 thiazide 추가. 필요 시 loop 병용가능
•
Thiazide나 Loop 제제에 의한 MaK, hypokalemia는 간성혼수를 악화시킬 위험이 있어 주의한다.
B5. 기타
•
Hypercalcemia - loop 제제
•
Hypercalciuria, Renal stone - Thiazide (Ca 배설감소)
C. 이뇨제 저항성 및 해결
이뇨제를 사용할 때 최고 용량(ceiling dose)으로 투여하여
도 이뇨효과가 충분하지 못하거나(이뇨제 저항성: diuretics
resistance) 처음 이뇨제에 반응한 후에 점진적으로 이뇨효과
가 감소(이뇨제 내성; diuretics tolerance)하는 현상을 흔히 접
하게 된다.
이뇨제 관성은 이뇨제 사용에 따른 생리적인 적응현상에
의한 것으로, 이뇨제에 의하여 이뇨가 일어나면 체액감소와
원위부 요세관에 도달하는 나트륨 배설이 증가하므로 교감
신경계와 레닌-안지오텐신-알도스테론 등 호르몬-신경계의
활성화가 일어나고, 장기적으로 투여하는 경우에는 원위세
관이나 집합관 세포의 비대로 인하여 원위부 신장에서 다시
나트륨 재흡수가 증가함으로 인하여 발생한다. 이를 극복하
기 위해서는 이뇨 후 나트륨 저류를 막기 위하여 저염식이
를 지속적으로 유지하는 것과 고리 이뇨제 사용 시에 원위
세관이나 집합관 이뇨제 등 원위부에 작용하는 이뇨제의 병
용이 필요하다[3,5,7].
이뇨제 저항성은 최고 용량의 이뇨제를 사용하여도 원하
는 이뇨효과를 얻지 못하는 경우로 부종의 오진, 과다한 나
트륨 섭취, 환자의 비순응도(noncompliance), 부적절한 이뇨
제 투여, 나트륨 배설을 저해하는 비스테로이드성 진통제 같
은 약물 병용, 저알부민혈증, 다량의 단백뇨의 존재, 사구체
여과율의 저하, 저혈압 등 여러 원인에 의하여 발생한다
[3,5,7]. 이를 극복하기 위해서는 저염식 유지, 이뇨제 작용을
저해하는 약물 복용의 중지 등 원인적 접근이 필요하며, 고
리 이뇨제의 경우 투여간격을 조절하거나 지속적인 정주 요
법을 시도할 수 있으며, 작용기전이 다른 이뇨제와 병용요법
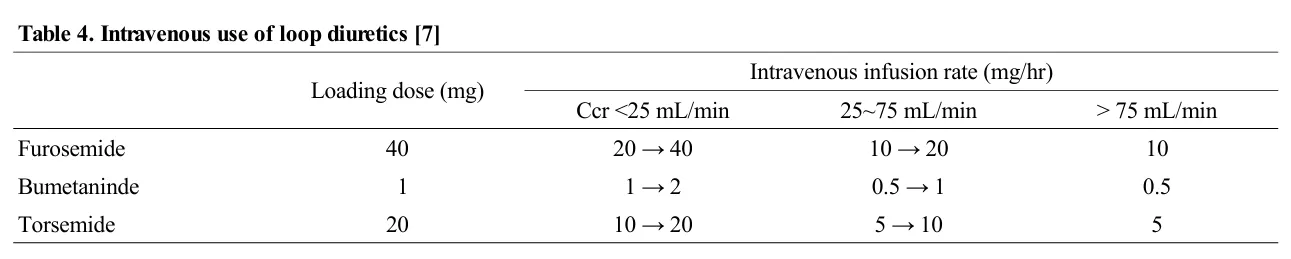
을 시도할 수 있다. 고리 이뇨제의 정주 요법은 표 4와 같이
시행할 수 있다[7,12]. 고리 이뇨제를 thiazide와 병용하는 경
우 thiazide의 약물작용시간이 고리 이뇨제보다 느리고 미리
원위부의 나트륨 재흡수를 막기 위하여 thiazide를 1시간 정
도 먼저 복용하는 것이 효율적이다[12]
•
저염식 지속유지
•
이뇨제 병용
•
Loop 의 경우 간격을 자주퉁, 지속정주 고려
•
부적절한 이뇨제 선택, 비순응, Na 배설저해 약물 (NSAIDs), 저알부민혈증, 다량의 단백뇨, GFR 저하, 저혈압 등을 교정
•
Thiazide + Loop 제제 투여 시 Thiazide를 1시간 정도 먼저 복용 (느린 작용시간 및 원위부 Na 재흡수 억제위해)